炒股就看金麒麟分析师研报,权威,专业,及时,全面,助您挖掘潜力主题机会!
原标题【深度研究】癌症早筛:创新萌芽期的蓝海市场, 中外同台竞技的新兴赛道
来源 兴业证券
摘要
癌症早筛—基因检测领域的明日之星:癌症早筛是基因测序行业最为活跃的方向之一,主要通过检测从肿瘤原发或转移部位释放到血液中的ctDNA来检测早期癌症,操作简便,是癌症诊断从有创到无创的重大革新,近年来正不断得到政策支持和监管机构的认可。我们认为随着国内部分早筛产品的落地,早筛检测将成为癌症市场的下一个爆发点。
技术篇—ctDNA甲基化是相对理想的早筛标志物,未来可能会出现多分析物融合平台:与ctDNA碱基突变相比,ctDNA异常甲基化更能说明癌症的存在。而且ctDNA甲基化不仅可以增加肿瘤早期筛查的灵敏度,还可以做到肿瘤溯源,是比较理想的早筛标志物。为进一步提高早筛的灵敏度和特异性,未来用于癌症早筛的液体活检策略可能会融合不同的分析物、综合不同的技术手段,如ctDNA基因突变、ctDNA甲基化、循环蛋白标志物等,再进一步结合机器学习、优化算法以得到理想的检测结果。
市场篇—癌症早筛市场潜力巨大:癌症早筛早诊对患者具有提高治愈率和减小经济负担的双重意义,国家层面利好政策不断,打下肿瘤早筛产业化强心剂。考虑到癌症人数上升、国民健康意识增强、检测价格有望降低等因素,我们预测中国癌症早筛市场将达到百亿级规模。
产业篇—创新萌芽期,多企业布局:癌症早筛产业链分为上游测序设备商、中游早筛检测服务商、下游终端用户。上游测序技术壁垒高,下游医院用户较强势,因此现阶段行业竞争主要依托企业自身研发和营销能力。当前中国癌症早筛正处于发展初期,融资空间广阔,未来爆发可期;在此过程中,拥有强技术、强渠道的企业有望脱颖而出,占据领先地位。
公司篇—两类癌症早筛技术:目前各公司开发的癌症早筛检测技术可以分成两大类,泛癌种检测和针对某个特定癌种的检测。泛癌检测技术可以检测到多种癌症的存在。这类检测在发现癌症的同时,也需要准确判断癌症的组织起源,以GRAIL和燃石医学为代表。针对性检测是使用更具有针对性的检测手段来发现某个特定种类的癌症,其中肝癌和结直肠癌早筛发展最快。通过对比传统早筛手段和液体活检检测,我们认为从技术层面来看,在我国常见癌种中,液体活检早筛在肝癌、结直肠癌和胰腺癌中最具发展前景;胃癌和食管癌中也具有一定的应用潜力,但检出率有待进一步提高。
风险提示
新冠疫情、行业政策变动风险、经营业务拓展不及预期、新项目研发风险、同业竞争加剧。
前 言
我们团队自2015年以来就持续跟踪基因检测行业的发展,2016年初发布《解码生命,精准基石—基因测序行业深度报告》,2019年1月31日发布《迎百亿蓝海市场,伴随诊断大有可为》,2020年6月28日发布《国内NGS伴随诊断领军者:燃石医学与泛生子》,2020年7月5日发布《艾德生物(300685)新股报告:CDx+Rx,从临床需求出发,让精准医疗更精准》。至今,贝瑞基因、华大基因、艾德生物、燃石医学、泛生子已相继上市,预计后续还会有更多基因测序公司登陆资本市场,总体来说,这个行业在国内还处在起步期,我们会持续跟踪产业发展和动态。
报告正文
█行业篇:癌症发病与癌症早筛
1.1、全球与中国癌症病例新发与死亡现状
1.1.1、全球癌症病例新发与死亡现状
癌症是由基因突变导致的细胞异常增殖,是全球主要死亡原因之一,也是严重危害人类健康的重大公共卫生问题。根据世界卫生组织国际癌症研究机构(IARC)发布的GLOBOCAN 2018报告,2018年全球共有1810万癌症新发病例(除去非黑色素瘤皮肤癌1700万)和960万癌症病人死亡(除去非黑色素瘤皮肤癌950万)。其中,新发病例中排名前五是肺癌(占癌症总发病人数的11.6%),乳腺癌(11.6%),结直肠癌(10.2%),前列腺癌(7.1%)和胃癌(5.7%);死亡率最高的五种癌症分别是肺癌(占癌症总死亡人数的18.4%),结直肠癌(9.2%),胃癌(8.2%),肝癌(8.2%)以及乳腺癌(6.6%)。
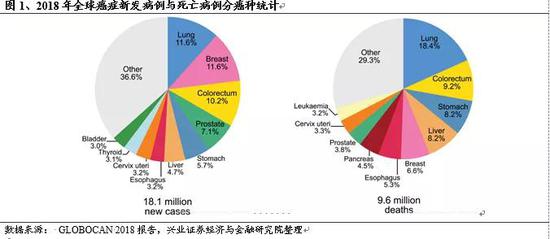
1.1.2、中国癌症病例新发与死亡现状
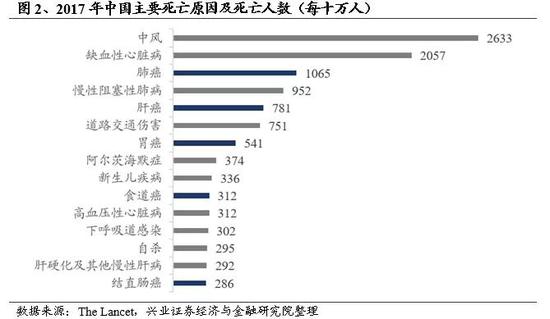
癌症是中国居民死亡的首要原因。《柳叶刀》2018年发布的《1990-2017年中国及其各省死亡率、发病率和危险因素》的研究报告显示,2017年中国人死亡的前十五大原因分别是,中风、缺血性心脏病、肺癌、慢性阻塞性肺病、肝癌、道路交通伤害、胃癌、阿尔茨海默症、新生儿疾病、高血压性心脏病、食道癌、下呼吸道感染、自杀、肝硬化及其他慢性肝病和结直肠癌。尽管因分癌种统计使得因癌症死亡人数较为分散,但可以看出,仅国内死亡人数前五的癌症(肺癌、肝癌、胃癌、食道癌和结直肠癌)死亡人数总和已经超过中风。
国家癌症中心2019年1月发布的《2015 年中国恶性肿瘤流行情况分析》显示,恶性肿瘤死亡占居民全部死因的23.91%。且近十几年来恶性肿瘤的发病死亡均呈持续上升态势,每年恶性肿瘤所致的医疗花费超过2200亿,防控形势严峻。中国2015 年有新发恶性肿瘤病例392.9 万,死亡233.8 万,平均每8 秒新增一名癌症患者,每13.5 秒有一名癌症患者死亡。肺癌、肝癌、胃癌及结直肠癌、乳腺癌等依然是我国主要的恶性肿瘤。
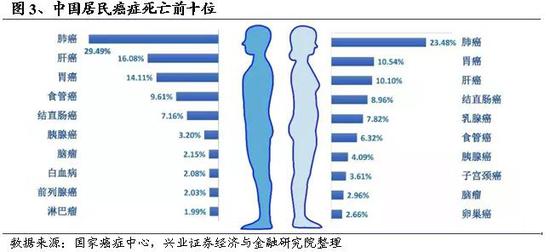
调查研究显示,中国恶性肿瘤的发病率低于北美、欧洲、澳大利亚等发达地区,但死亡率却领先。在过去的20年,美国患癌人群总死亡率已经下降25%,而中国的癌症发病率和死亡率仍处于上升态势,未见拐点。这其中一个重要原因就是我国对肿瘤的早诊早治认知不足,缺乏有效的筛查手段,患者就诊时大多数为中晚期,治疗预后差,导致我国肿瘤治疗效果远不如西方国家。在充分有效且副作用低的癌症治疗技术被被开发出来之前,癌症的早期筛查和早诊早治是提高癌症治疗效果的关键。重心前移,精准筛查,早诊早治,对病人而言不仅能减轻痛苦、改善预后、提高治愈率,同时将大幅降低治疗成本,减轻经济负担;对国家而言也能有效节约医疗卫生资源,减轻肿瘤防控压力。
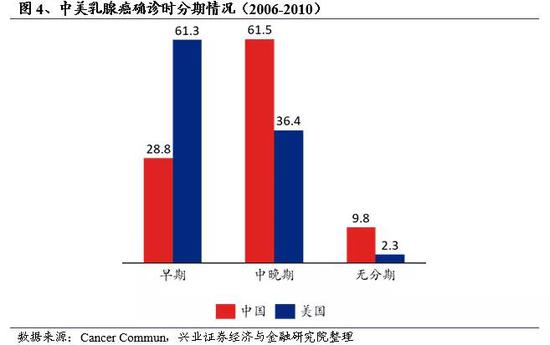

1.2、癌症的早筛早诊
1.2.1、癌症早筛早诊对患者的意义
癌症早期诊断具有重要意义。在充分有效且副作用极低的药物被开发之前,对肿瘤进行早期筛查和早诊早治,仍然是降低死亡率的最有效方法。根据世界卫生组织(WHO)出具的《癌症早期诊断指南》,癌症早期诊断,是对有癌症症状的癌症病人进行早期鉴别。癌症早期诊断的对象是有癌症症状和体征的人。早期诊断的目的是尽早确诊,尽早治疗。如果诊断及时,癌症在可治愈阶段就可能被检测到,这会提高患者的生存率以及日后的生活质量。以下是早期诊断的三个步骤:第一步:认识癌症症状,获取医疗服务;第二步:临床评价、诊断、分级;第三步:进行治疗,包括缓解疼痛。相比之下,癌症早期筛查则是针对表面健康,尚未出现异常症状的目标人群进行未发病(潜伏期)的癌症和癌前病变的鉴别。主要的检测手段有肿瘤标志物筛查(如甲胎蛋白AFP、前列腺特异抗原PSA)、内镜检查(如胃镜、结肠镜)、影像学检查(如乳腺钼靶)、液体活检(如循环肿瘤DNA)或者其他方便快捷、可广泛用于目标人群的检测方法。筛查和早期诊断的不同之处在于,筛查是对目标人群进行潜伏期癌症和癌前病变的评估,大多数人的检测结果都是阴性的。需要注意的是,癌症早期筛查筛选出的阳性者还需要其他技术手段(影像学、穿刺活检等)进行进一步诊断。
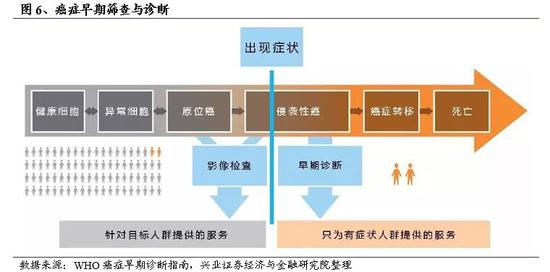
癌症防治的关键在于“三早”,即早期发现、早期诊断和早期治疗。早期癌症病人的治疗要比晚期癌症病人的治疗节省许多人力、财力和时间。WHO曾指出,全球40%的癌症是可以预防的;而中国医学科学院的研究也表明,中国的恶性肿瘤有60%是可以预防的,并建议我国恶性肿瘤防治以预防为主,防治结合,由此可以看出癌症早期筛查在癌症防控中的重要地位。以中国癌症死亡率第一的肺癌为例,按照国际肺癌研究协会(IASLC)对肺癌的四类分期,最早期的(IA 期)肺癌患者5 年生存期可以高达 92%,I期患者的5年生存率最差也在75%以上;而对于中晚期的肺癌患者,III期患者的5年生存率在13%-36%,临床上最晚期(IVB 期)的肺癌患者的5年生存率几乎为 0。由此可以看出,癌症的早筛、早诊、早治疗对于提高患者的生存率具有重大意义,但是目前早期癌症检出率极低,肿瘤的早筛和早诊还有待普及。
1.2.2、政策层面的支持
2016年国务院发布《“健康中国2030”规划纲要》,计划至2030年全民总体癌症5年生存率提高15%。纲要中指出,要强化慢性病筛查和早期发现,针对高发地区重点癌症开展早诊早治工作,推动癌症、脑卒中、冠心病等慢性病的机会性筛查。并提出到2030年,要实现全人群、全生命周期的慢性病健康管理,总体癌症5年生存率提高15%。
2019年2月19日国务院政策通报中,国家卫计委副主任表示,政府正在加快公众对癌症的早期筛查、早期诊断和早期治疗。针对上消化道肿瘤、结直肠癌、宫颈癌等发病率高、筛查和治疗方案比较完善的重大癌症,政府制定早筛查、早诊断、早治疗指南;对于筛查技术相对不发达或成本效益较低的主要癌症,如肝癌和肺癌,政府将致力于联合研发,优化此类早期筛查技术。与此同时,政府将逐步扩大高发病率癌症的早期筛查、早期诊断和早期治疗覆盖范围,创造有利于癌症筛查的政策。
2019年3月5日,国务院总理李克强在政府工作报告中指出,我国受癌症困扰的家庭以千万计,要实施癌症防治行动,推动预防筛查、早诊早治和科研攻关,着力缓解民生的痛点。多位医药领域的两院院士围绕“癌症筛查和早诊早治”这一主题,呼吁癌症防控早筛、早诊、早治刻不容缓,以期共同推动国家在相关政策上的制定与执行。
小 结
癌症是中国居民死亡的首要原因,国家癌症中心最新报告显示,2015年我国癌症新发病例392.9万,死亡病例233.8万,每年恶性肿瘤所致的医疗花费超过2200亿。实际上中国恶性肿瘤的发病率低于欧美发达国家,但死亡率却领先,其中一个重要原因是我国对肿瘤的早诊早治认知不足,缺乏有效的筛查手段,患者就诊时大多数为中晚期,治疗预后差、死亡率高。近几年我国逐渐加强对癌症预防筛查的关注,“癌症早筛早诊早治”这一主题多次出现在政府工作报告中,且政府也已出台多项支持政策。
2
█
技术篇:液体活检在癌症早筛中的应用
2.1、液体活检VS传统检测,优势明显
癌症早期筛查是早期发现癌症和癌前病变的重要途径,方法主要包括传统检测和新型液体活检两种。传统的肿瘤筛查方式主要有肿瘤标志物检测、医学影像学检查、内镜检查等技术手段;液体活检是与传统组织活检相对应的概念,是以血液等非固态生物组织为标本进行取样并分析肿瘤相关分析物(循环肿瘤细胞、循环肿瘤DNA等)的体外诊断技术。液体活检中的“液体”以血液为主,也包括粪便、尿液、唾液以及其他体液样品。
目前而言,传统的肿瘤筛查手段均存在一定的技术局限性,例如1)常用的肿瘤标志物数量较多,但诊断灵敏度和特异性都不够理想,容易导致假阳性或假阴性;2)影像学检查只能发现直径1 cm以上的肿瘤病灶,发现时基本到了中晚期;3)内镜检查是一种侵入性检查,患者不适感强、接受度较低,而且只适用于胃癌、结肠癌等部分癌种;4)病理学诊断是癌症诊断的金标准,但需要进行穿刺活检,一般用于疑似癌症患者的确诊。

液体活检通过高通量测序、PCR技术等手段检测血液中极微量的循环肿瘤细胞(CTC)、循环肿瘤DNA(ctDNA) 和外泌体等分析物,灵敏度高、特异性好,可以用于肿瘤的早期甚至极早期筛查。在癌症早期筛查领域,液体活检相较传统检测有诸多优点。首先,液体活检的对象是血液、尿液或粪便等液体样品,取样简单,能够显著降低成本并减少患者的创伤和风险;其次,相比医学影像学和内镜检查每次只能检查特定位点的肿瘤病灶,液体活检更容易实现对多种肿瘤的同步覆盖;第三,液体活检操作简便、检测速度快,可以重复性获取样本进行高频率监测;最后,恶性肿瘤是一种异质性疾病,液体活检可以反映出肿瘤的基因组全貌,在减小肿瘤异质性对诊断造成偏差的同时,也能及时地反应肿瘤发展的动态变化。
按死亡人数顺位排序肺癌位居我国恶性肿瘤死亡第1位,2015年我国因肺癌死亡人数约为63.1万例,死亡率为45.87/10万。其他主要恶性肿瘤死亡顺位依次为肝癌、胃癌、食管癌、结直肠癌、胰腺癌和乳腺癌等,前10位恶性肿瘤死亡约占全部恶性肿瘤死亡的83.00%。从早筛的角度来讲癌症可以分为两类:一类是乳腺癌、宫颈癌、结直肠癌等目前已有成熟早筛技术的癌种;另一类是目前还没有明确早筛标准的癌症。
2.
1.1、已有成熟早筛技术的癌种
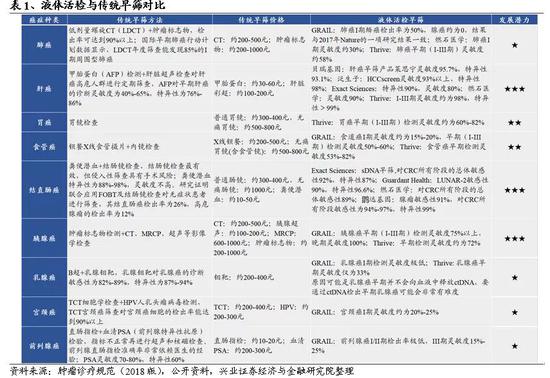
癌症筛查开展的比较普及的癌种包括宫颈癌、乳腺癌、结直肠癌,美国国家肿瘤中心(NCI)有推荐的筛查诊断指南。肺癌筛查应用的普及也有望在近期提高。对于早筛手段已经比较成熟的癌种,液体活检公司需要与其他行之有效的早筛方法进行比较,证明自己产品的灵敏度和特异性有大幅度提高,才能具有良好的发展前景。
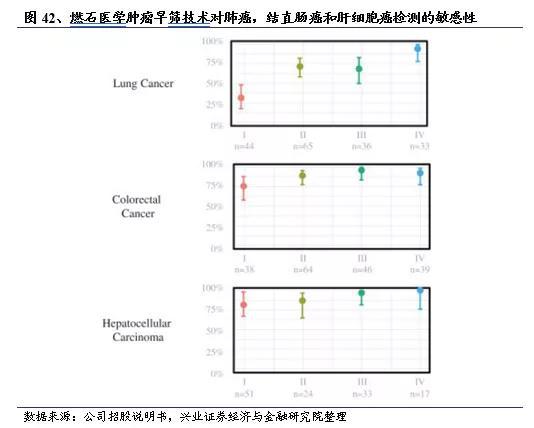
以肺癌早筛为例,低剂量螺旋CT(LDCT)是目前全球公认的行之有效的肺癌筛查手段,加上几个肿瘤标志物,灵敏度超过90%。而且价格便宜,通常只要200-500元左右。相比之下,液体活检在肺癌早期检测中敏感度并不高:GRAIL泛癌早筛对于肺癌I期中鳞癌检出率为50%,腺癌约为0;燃石医学泛癌早筛对于肺癌I期的灵敏度仅为30%;Thrive泛癌早筛对于肺癌早期(I-III期)的灵敏度约58%。在这种情况下,液体活检在肺癌早期甚至极早期筛查领域的发展空间不大。实际上,液体活检应用于肺癌检测的优势主要体现在伴随诊断和复发检测方面,通过检测肺癌患者的突变基因,指导靶向用药或进行复发和耐药性监测,实现患者的个性化治疗。
结直肠癌筛查主要包括粪便潜血(FOBT)和结肠镜检查。粪便潜血特异性为88%-98%,但灵敏度并不高。结肠镜检查是结直肠癌筛查最有效的方法,但结肠镜检查是一种侵入性筛查,被检查者痛苦大、接受度低。虽然目前临床上有多种结直肠癌筛查方法,但推荐人群(50岁以上)及高危人群并没有进行充分的筛查,依从性较其他癌症低。2012年,50岁以上人群中定期进行结直肠癌筛查者仅有65%,且人们更倾向于一种无创检查。目前多家公司聚焦结直肠癌液体活检早筛技术,并获得了不错的结果,例如Guardant Health研发的LUNAR-2敏感性为90%,特异性96.6%;鹍远基因检测结直肠癌早期腺癌的灵敏度>95%、进展期腺瘤>90%;燃石医学泛癌早筛对所有阶段的结直肠癌患者的总体敏感性为89%。我们认为,虽然目前针对结直肠癌已经有多种筛查手段可供选择,但液体活检早筛检测在灵敏度、特异性上都有一定提升,且能够减轻被检查者的痛苦,提高人们定期筛查的依从性,优势明显,未来有望成为传统结直肠癌筛查技术的有效补充手段。
乳腺癌筛查最普及,通常使用B超加乳腺钼靶。欧美发达国家主要使用钼靶(X光)筛查乳腺癌,并制定了完善的行业标准。中西方女性生理差别较大,西方女性的乳腺相对比较疏松,而中国女性的乳腺普遍更致密。钼靶对于西方乳腺疏松的人群敏感度能达到98%。但对于中国乳腺致密的女性敏感度仅有48%。此外,中国乳腺癌患者的发病年龄普遍比欧美国家早,中国女性的发病高峰(金麒麟分析师)处于45岁到55岁区间,西方人群是55岁到65岁。越年轻的患者,乳腺致密的程度就越高,若仅仅依靠钼靶筛查,可能会有漏诊的风险。因此结合我国基本情况和女性乳腺特点,推荐我国40岁以下女性做B超筛查,40岁以后进行“乳腺钼靶+乳腺超声”的组合筛查。总体而言,钼靶可以发现≤1.0 cm的乳腺癌微小病灶和部分隐匿性病灶,敏感性为82%-89%,特异性为87%-94%,价格也只需200-400元左右,是比较理想的乳腺癌早筛手段。相比之下,GRAIL泛癌早筛对乳腺癌I期检测的灵敏度较低,早期(I-III期)平均检出率也仅有50%。在Thrive公司开展的DETECT-A研究中,乳腺钼靶检测筛查出20例乳腺癌患者(16例I期 + 4例II期),而CancerSEEK液体活检技术仅发现1例III期乳腺癌患者,效果远不及乳腺钼靶常规筛查。综合GRAIL和Thrive的检测结果,我们推测乳腺癌在早期并不会向血液中释放ctDNA,要通过ctDNA检查出早期乳腺癌具有较大难度。
2.1.2、没有早筛标准的癌种
对于肝癌、胃癌、食管癌、胰腺癌等没有早筛标准的癌症,液体活检早筛如果具有较好的检测灵敏度和特异性,则很有可能成为对应癌种早筛检测的主导方法。
以肝癌早筛为例,通常联合甲胎蛋白检测和肝脏超声检查对肝癌高危人群进行定期筛查,发现异常进一步考虑CT或磁共振检查。AFP对早期肝癌的诊断灵敏度仅有40%-65%,特异性为76%-86%,假阴性和假阳性率都很高,欧洲肝脏研究协会和美国肝病研究协会已不再推荐测定 AFP 水平来诊断肝癌。目前国内外有贝瑞基因、泛生子、Exact Sciences等多家公司在开发针对肝癌的液体活检早筛技术,其中贝瑞基因自主研发的肝癌早筛产品莱思宁(Liver Screening)已于今年8月16日上市,灵敏度和特异性分别达到95.7%和93.1%;泛生子针对乙肝病人检测的特异性为98%时,灵敏度达到93%以上;Thrive的CancerSEEK多癌种早筛对肝癌早期检测的灵敏度约为98%,特异性超过99%。我们认为液体活检应用于肝癌早筛时,可以发现极早期的肝癌,相较与现有的超声检查、AFP等灵敏度更高,更加优化。肝癌液体活检早筛技术作为现有临床检测技术的有效补充,有望与血清标志物检测和影像学检查共同构建肝癌早期筛查的“铁三角”。
目前阶段胃癌早筛主要靠胃镜检查,其他方法检出率都很低。胃癌高危人群一般直接进行胃镜筛查。如果胃镜检查发现可疑病灶,则取活检送病理学检查。但胃镜是一种侵入性检查,检查过程中受检者比较痛苦,因此接受度较低,很多人在身体不适的情况下依然不愿意接受胃镜检查。Thrive泛癌早筛对于胃癌早期(I-III期)患者的灵敏度约为72%,尽管没有肝癌早筛等检出率高,仍具有一定的发展前景。普通人可以利用这种泛癌早筛检测实现对胃癌的早期筛查。
食管癌早期筛查最好的方法是做内镜检查。早期使用的细胞学检查和上消化道钡餐检查等筛查方法因诊断效能及接受度等问题,已基本淘汰。目前推荐食管癌高危人群先做内镜检查,若发现可疑病灶进一步考虑病例活检。但内镜检查和病理学诊断都不适用于普通人的早期筛查,内镜作为侵入性检查,受检者痛苦大;穿刺活检更适用于疑似患者的诊断。所以尽管GRAIL开发的泛癌早筛对于早期食管癌患者的灵敏度不是很高(约50%-60%),液体活检在食管癌早期检测方面仍具有一定的应用价值,普通人可利用泛癌检测实现对食管癌的早期筛查。
目前胰腺癌的早期筛查与诊断主要靠肿瘤标志物检测加上CT、磁共振胰胆管成像MRCP、内窥镜逆行胰胆管造影ERCP等影像学检查。CA19-9是用于胰腺癌早期筛查最有诊断价值且应用最广泛的肿瘤标记物,被称为胰腺癌的“黄金标记物”。但CA19-9用于胰腺癌早筛时假阳性率比较高,胰腺炎、肝硬化、消化道癌症等都有可能造成其升高。GRAIL泛癌早筛检测对胰腺癌早期检测的灵敏度达到75%以上,特异性超过99%;Thrive公司的CancerSEEK多癌早筛对胰腺癌早期检测的灵敏度约为72%,特异性超过99%。我们认为,液体活检应用于胰腺癌早筛检测时,相比传统检测手段具有灵敏度高、特异性强的绝对优势;同时作为一种非侵入性早期筛查手段,患者痛苦小、接受度高,具有广阔的应用前景。
前列腺癌早期筛查主要靠直肠指检和前列腺特异性抗原PSA,这两项检查都是前列腺普查中必要的检查手段。如果这两项指标有异常,接下来可考虑前列腺超声和核磁等影像学检查。前列腺癌通过直肠指检的检出率仅有15%-40%,准确性严重依赖医生的经验的同时,检查时男性患者的尴尬感较强、接受度较低。PSA检测的灵敏度70%-80%,特异性只有60%,假阳性率较高。原因是不仅前列腺癌患者的PSA指标会升高,前列腺炎、前列腺增生、甚至部分老年人都可能出现PSA升高的情况。由于该方法严重的假阳性率,美国的专业抗癌协会从其指南中将此删除。因此前列腺癌缺乏行之有效的早期筛查手段,GRAIL泛癌早筛对于前列腺癌早期患者的灵敏度也比较低,I/II期患者灵敏度不足10%,III期患者灵敏度为15%-25%。前列腺癌早筛空间广阔,对于液体活检技术而言,当前最重要的是找到合适的目标分析物,提高早筛的灵敏度。
我们认为从技术层面来看,在我国常见癌种中,液体活检早筛在肝癌、结直肠癌和胰腺癌中最具发展前景,胃癌和食管癌中也具有一定的应用潜力,但检出率有待进一步提高。具体而言,乳腺癌和宫颈癌已经有了明确筛查指南,而液体活检早筛并没有显著提高检测灵敏度,未来想要进一步发展可能比较困难。结直肠癌虽然也已经有了明确的筛查指南,但液体活检早筛检测的灵敏度、特异性都有提升,且能够减轻被检查者的痛苦,提高人们定期筛查的依从性,优势明显,未来有望成为传统结直肠癌筛查技术的有效补充手段。液体活检在肺癌中的应用集中在伴随诊断、耐药及复发检测方面,用于早筛时灵敏度不高,相比LDCT未体现出明显优势,不具备良好的发展前景。但对于肝癌、胃癌、食管癌、胰腺癌等缺乏行之有效的早期筛查技术的癌种而言,临床上具有极大的未满足的检测需求,液体活检早筛的灵敏度和特异性将决定其发展前景,其中肝癌和胰腺癌的检出率比较理想,未来有可能成为主导相应癌种早筛的检测方法,拥有潜力巨大的蓝海市场。针对胃癌和食管癌的液体活检早筛若能进一步提高检出率、体现技术优越性,也将有较好的发展前景;前列腺癌早筛因灵敏度太低,发展空间或将不大。
2.2、液体活检的分析物
1)CTC
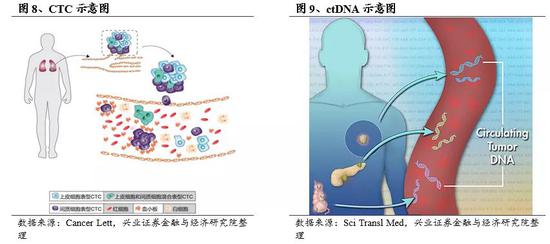
循环肿瘤细胞(Circulating Tumor Cell,CTC)是游离于血液循环系统中的肿瘤细胞,来源于原发肿瘤组织,是肿瘤转移的重要方式,是癌症复发和癌症致死的重要因素。CTC作为肿瘤细胞,不仅包含肿瘤的DNA信息,同时还包含基因组、蛋白质组等信息,是研究肿瘤组织信息的丰富来源。
2)ctDNA
游离DNA(Cell-free DNA,cfDNA)是游离于血液循环系统中的来自细胞的DNA片段,主要来自于细胞凋亡进程中片段化的DNA、坏死细胞的DNA碎片、细胞分泌的外泌体。通常cfDNA长度约150到200个碱基对,半衰期约0.5-1小时。
cfDNA中最重要的一类是循环肿瘤DNA(Circulating Tumor DNA,ctDNA),ctDNA是进入血液循环系统中的来自肿瘤基因组的DNA片段,携带了突变、插入、缺失、重排、拷贝数异常和甲基化等基因信息。
3)外泌体
外泌体(Exosome)是细胞分泌出的小泡,小泡中包含蛋白质、DNA、信使RNA以及一些非编码RNA,是细胞之间沟通的载体,与肿瘤的发生、发展、转移以及抗药性存在相关性。肿瘤细胞以这些小泡为载体帮助其逃过免疫系统的监视,这些小泡为肿瘤细胞的转移指引方向,同时也创造适合肿瘤生长的微环境。
4)循环RNA
循环RNA(Circulating RNA)是存在于血液或其他体液中的胞外RNA,主要有mRNA、miRNA以及其他类型的RNA,与生理和病理状态下的细胞代谢密切相关。临床研究主要集中在产前诊断和肿瘤早期诊断。
5)循环蛋白质
循环蛋白质主要指存在于血液中的游离蛋白和存在于外泌体中的蛋白质。蛋白质组学在早期肿瘤检测中的应用已经有相当长的时间,但基于蛋白质的检测仍未达到临床所需的敏感度和特异性。除了游离形式之外,血液中的蛋白质还存在于外泌体中。例如,细胞表面糖蛋白GPC1在肿瘤细胞来源的外泌体中特异性富集,有望作为胰腺癌早期的诊断生物标识。不同类型的癌细胞产生的循环蛋白种类有很大差别,因此循环蛋白可以帮助定位肿瘤组织起源,在液体活检早筛中发挥重要价值。

目前市场上对CTC技术和ctDNA技术的研究更加丰富,对其优势与缺陷的认知更加成熟和全面。其中,CTC技术起步较早,临床研究也较为丰富,但由于技术难度高、检出率低、异质性强等特点限制了该技术的发展。相比CTC,ctDNA的捕获相对容易,检测手段也更成熟,并且ctDNA在检测驱动基因突变方面具有得天独厚的优势,从而越来越多的应用于癌症早筛和伴随诊断,ctDNA现已成为市场中最常用的液体活检技术。
2.3、ctDNA在癌症早筛中的应用
ctDNA来源于肿瘤细胞,一方面可以通过高通量测序技术来检测肿瘤中特有的碱基突变、拷贝数变异以及基因组结构变异等标志物,另一方面可以通过表观遗传学的相关检测手段来发现肿瘤特有的甲基化变异。癌症早筛检测主要关注ctDNA携带的三种肿瘤分子标志物:碱基突变、甲基化变异及拷贝数异常,其中以甲基化最受青睐。
2.3.1、ctDNA碱基突变
ctDNA碱基突变检测技术实质上是在检测低频突变。由于ctDNA在cfDNA中占比例很小,一般只有cfDNA的 0.1%-1%。2017年Nature上的研究表明,携带1cm3肿瘤的早期患者ctDNA丰度一般在0.006%左右,因此检测ctDNA碱基突变的技术实质上是在检测低频突变。起初,ctDNA层面的液体活检主要基于碱基突变,但由于“克隆性造血”等生物学方面的限制;以及由于不同类型肿瘤存在相同突变,通过DNA突变进行肿瘤器官定位存在困难等原因,ctDNA碱基突变用于癌症早筛时存在比较大的挑战,更适用于癌症伴随诊断、复发检测等领域。
2.3.2、ctDNA甲基化
DNA甲基化是一种表观遗传修饰,它在不改变碱基序列的情况下,调控遗传表现。DNA甲基化是指在甲基转移酶的催化下,DNA胞嘧啶的5号C上被选择性地添加了一个甲基或者羟甲基(DNA甲基化可以发生在腺嘌呤的N-6位、鸟嘌呤的N-7位、胞嘧啶的C-5位等,但在哺乳动物中DNA甲基化主要发生在5’-CpG-3’的C上生成5-甲基胞嘧啶(5mC)或5-羟甲基胞嘧啶(5hmC))。CpG双核苷酸在人类基因组中的分布很不均一,其中存在一些富含双核苷酸“CG”的区域,称为“CpG岛”(CpG island,CGI)。这些CGI的大小通常在0.5–2 kb范围内,位于基因启动子的1kb之内。
基因启动子过甲基化的本质是一种DNA分子异常,与肿瘤的发生发展关系密
切,特别是肿瘤抑制基因的过甲基化是导致其转录失活的一个重要原因。相比于其他类型的DNA分子异常(基因位点突变、基因缺失、基因异常扩增及染色体异常等),DNA甲基化更广泛地存在于几乎所有种类的肿瘤中。研究表明,异常的DNA启动子甲基化在肿瘤发生过程中是一个频发的早期事件,并且DNA甲基化是有组织特异性的,可以根据ctDNA甲基化特征追踪到肿瘤原发部位。因此肿瘤相关基因的甲基化状态是肿瘤发生的一个早期敏感指标,被认为是一种有前景的肿瘤分子生物标志物,可以用于癌症早期检测。
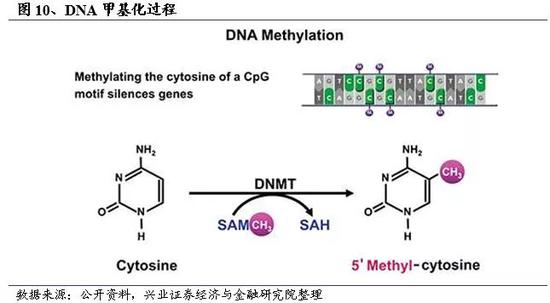
和ctDNA碱基突变相比,大量存在于基因组上、呈高密度聚集状态分布的甲基化DNA更适合于癌症早筛。比如,具有组织特异性,可以追溯肿瘤的原发位点;成簇分布,形成的信号和条形码几乎一模一样,较碱基突变特异性更高;甲基化位点的数量远超碱基突变,灵敏度更好。
2.3.3、ctDNA拷贝数变异
拷贝数变异(CNV)是由基因组发生重排而导致的,一般指长度为1kb到几个Mb的基因组大片段的拷贝数增加或减少,主要表现为亚显微水平的缺失和重复。异常的DNA拷贝数变化(CNV)是许多人类疾病(如癌症、遗传性疾病、心血管疾病)的一种重要分子机制。2009年,有科学家在Nature报告称染色体1q21.1上的一个常见CNV与儿童癌症“成神经细胞瘤”有关,而且这一CNV内的转录体(“成神经细胞瘤”断点家族基因NBPF23)也参与了肿瘤形成的早期阶段。目前DNA拷贝数变异的检测在无创产前检测(NIPT)领域应用更加广泛。
2.4、ctDNA标志物的分析平台
2.4.1、ctDNA碱基突变的检测
目前癌症早筛对于ctDNA碱基突变的检测主要基于两种方式:一种是以聚合酶链式反应(polymerase chain reaction, PCR)为基础的小规模突变分析及目标区域深度测序,即对诸如EGFR、BRAF、KRAS、KIT等重要基因突变进行检测和高敏感性的深度测序;另一种是基于下一代测序(next generation sequencing,NGS)的大规模突变分析,利用NGS技术对整个基因和/或整个ctDNA进行高通量测序。
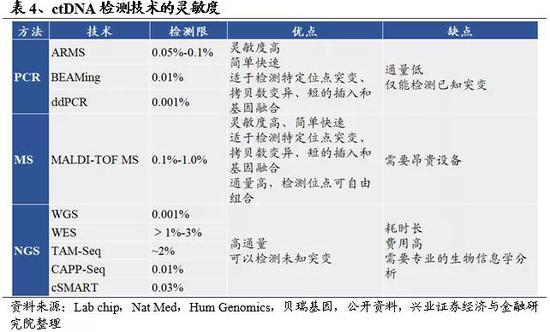
1)ctDNA已知突变的检测
由于肿瘤分离出的ctDNA 的质量和数量变化极大, 因此需要高特异性和高灵敏度的方法检测ctDNA。对于已知突变的ctDNA而言,检测手段主要有微滴式数字PCR(droplet digital PCR,ddPCR)、数字PCR-流式技术BEAMing(beads,emulsion,amplification,magnetics)以及突变扩增阻滞系统(amplification refractory mutation system, ARMS)。
2)ctDNA未知突变的检测
目前ctDNA未知突变的检测多是以下一代测序(NGS)为基础的高通量测序方法。前面提到的三种ctDNA突变检测技术虽然具有灵敏度高,成本低的优势;但通量低,不能检测未知突变,未来发展能力有限。以肺癌为例,突变比例最高的两大类KRAS 和EGFR 分别占了16%和8%,有65%的突变是未知的。目前,对未知序列的检测多是以下一代测序(NGS)为基础的高通量测序方法。NGS技术可分为靶向测序和非靶向测序,其中非靶向测序根据检测范围分为全基因组测序(WGS)和全外显子组测序(WES),全基因组测序覆盖面广,但成本高。为了同时兼顾检测准确性、测序深度和测序成本,目前经常通过靶向深度测序的方法进行ctDNA检测。靶向深度测序根据富集策略的不同,可分为靶向扩增子测序(TAS)及目标序列捕获测序(TCS)。TAS技术是针对目的基因设计几十甚至上百对PCR引物,利用多重PCR扩增富集,代表性方法有标记扩增深度测序(TAM-Seq)。TCS技术是针对目的基因设计探针,通过捕获杂交的方法富集,代表性方法有深度测序肿瘤个体化建档法(CAPP-Seq)。
在肿瘤早期筛查方面,由于肿瘤早期ctDNA含量少,所以需要先富集目的序列再进行深度测序。DNA深度测序并不存在技术难度,如前文所述,市面上有成熟的仪器和方法对ctDNA已知和未知突变进行检测。通过ctDNA进行的癌症早期筛查瓶颈主要在于高效的靶向扩增和数据分析,其中最关键的是目的基因的靶向富集技术。同时需要注意的是,由于克隆性造血等生物学方面的限制,即使检测到目的基因的突变,也很难认定某个基因突变真的就来自癌细胞;此外,由于不同类型的肿瘤在一些基因如KRAS、BRAF或TP53中具有共同突变,仅通过ctDNA的突变信息并不能推断出肿瘤的生长部位。总体而言,ctDNA碱基突变更适用于癌症精准治疗和伴随诊断,对于癌症早期检测还有一定的局限性。
2.4.2、ctDNA甲基化的检测
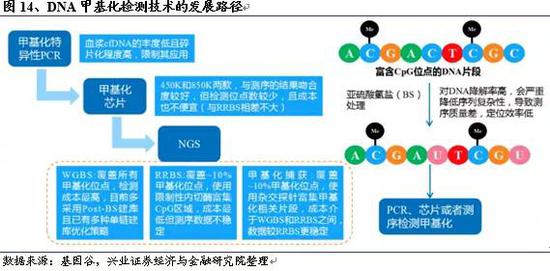
随着DNA甲基化研究的不断深入,根据不同的实验目的,研究者已经开发出众多的DNA甲基化检测方法。方法包括高效液相色谱-紫外(HPLC-UV)、甲基化特异性PCR(methylation-specific PCR,MS-PCR)、甲基化芯片和全基因组DNA甲基化测序(Whole Genome Bisulfite Sequencing,WGBS)等,大致可分为整体水平DNA甲基化分析、特异性基因DNA甲基化检测和全基因组DNA甲基化检测三大类。
1)整体水平DNA甲基化检测
整体水平的甲基化分析只能提供整体基因组甲基化水平的宏观结果,不能对特定基因或特定位点的甲基化水平进行检测。主要方法有基于高效液相色谱-紫外(HPLC-UV) 、色谱-质谱联用(LC-MS)和酶联免疫吸附测定(ELISA)等方法。
2)特异性基因DNA甲基化检测
特异性基因甲基化检测能提供特异位点的甲基化信息,主要基于PCR技术,类似已知基因突变的检测。主要的检测手段有甲基化特异性PCR(MS-PCR)、亚硫酸氢盐测序法(BS-PCR)和荧光定量法(MethyLight)等。
3)全基因组DNA甲基化检测
全基因组DNA甲基化检测方法大多数分为两步,首先通过亚硫酸氢盐转化、限制性内切酶酶切或免疫沉淀等技术分离得到待测DNA基因组片段,然后通过甲基化微阵列芯片(Microarry)或NGS测序的方法分析基因组中的甲基化模式。
A.甲基化芯片
使用基于芯片的方法,核心是先获得 DNA 片段,随后杂交到微阵列芯片上。获得DNA片段的方式主要有三种:最常用的还是先用亚硫酸氢盐转化;另一种是基于甲基化抗体(Methylated DNA immunoprecipitation, MeDIP)或甲基结合蛋白 MBD (Methyl-CpG-Binding Domain, MBD)的靶向富集方法;还有一种是用限制性内切酶进行酶切,常见的是差异甲基化杂交技术(Differential Methylation Hybridization,DMH)。甲基化芯片目前主要有450K和850K两款,检测结果和测序结果吻合度较好,但检测位点数较少,且成本不便宜。
亚硫酸氢盐转化法
DNA经过亚硫酸氢盐处理后,未甲基化的胞嘧啶(C)转变为尿嘧啶(U),而发生甲基化的胞嘧啶不变,后续可以杂交到微阵列芯片上进行检测或使用NGS进行测序。
甲基化DNA靶向富集方法
基于甲基化抗体或结合蛋白的富集方法,核心都是先将DNA片段化,随后用免疫亲和的方式将甲基化的DNA片段富集出来,杂交到微阵列芯片上进行检测或使用NGS进行测序。这两种方法只能检测基因组中高度甲基化的区域,不能进行单碱基甲基化水平的分析。
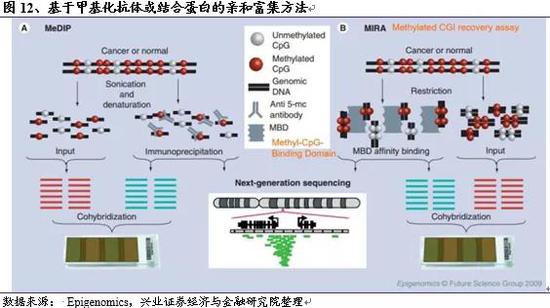
限制性内切酶酶切法
限制性内切酶酶切法的核心原理是使用可以特异性区分甲基化状态的限制性内切酶处理片段化的DNA,经过这些特别的限制性内切酶处理后,甲基化和未甲基化的序列中只有一种是完整的,随后对完整的序列加上标签,并杂交到芯片上或进行NGS测序。而另一些片段中含有内切酶的识别位点,被切割掉,不能扩增。

B.下一代测序(NGS)
基于NGS的甲基化检测技术主要有三种,分别是覆盖所有甲基化位点的全基因组DNA甲基化测序(Whole Genome Bisulfite Sequencing,WGBS)技术;基于Mspl酶切的RRBS(Reduced representation bisulfite sequencing,RRBS),它所覆盖的CpG位点由酶切位点“CCGG”决定,随着片段分选大小动态变化;以及基于探针杂交的甲基化捕获平台,比如Roche SeqCap Epi CpGiant Kit和Agilent SureSelect MethylSeq Kit。三种技术都可以达到单碱基分辨率并获得单个分子的甲基化模式。
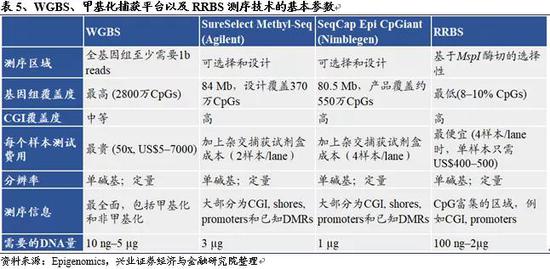
其中,WGBS是DNA甲基化研究的金标准,它通过亚硫酸氢盐处理和全基因组DNA测序结合的方式,对整个基因组上的甲基化情况进行分析,具有单碱基分辨率,可精确评估单个C碱基的甲基化水平,构建全基因组精细甲基化图谱。相比之下,甲基化捕获和RRBS性价比更高,仅使用WGBS测序数据的1/3,就可以达到100x左右的平均深度。CpG位点覆盖率方面,Nimblegen平台覆盖的位点最多(5.5M),Agilgent其次(3.7M,~13%),RRBS覆盖总CpG的8%~10%(与片段分选的长度相关)。RRBS成本最低,但对于甲基化位点的覆盖依赖DNA的完整度和片段分选技术,实际测序时覆盖的位点可能会与预期有较大差距,在不同样本中的一致性也会受到影响。综合来看,WGBS覆盖所有甲基化位点同时成本最高;甲基化捕获平台比WGBS成本更低,较RRBS数据更稳定;RRBS成本最低相对应的甲基化位点覆盖最少。
2.5、肿瘤早筛技术的评价指标
对癌症早筛检测手段的评估有两个关键性指标:灵敏度(sensitivity)和特异性(specificity)。灵敏度是指在整体检测人群中正确识别阳性患者的比例,而特异性表征的是正确识别阴性患者的能力,即检测认为的阳性患者中真正阳性患者的比例。如果没有癌症的患者被检测认为是癌症阳性患者,这些患者即为假阳性患者。
以特异性和灵敏度分别作为横轴、纵轴,可以做出ROC曲线,曲线下面积(AUC)可以作为衡量检测精准度的指标。理想情况下AUC值应该为1.0,即灵敏度为100%,检测出所有阳性患者;特异性为100%,所有检测阳性的患者都是真阳性患者。当前测试方法普遍达不到这样的精准度,但总体来说,数值越大,检测越精准。

小 结
液体活检早筛相比传统检测具有患者痛苦小、可实现早期及极早期筛查、可实现多癌种同步覆盖、可重复取样实现高频监测等诸多优势。分癌种来看,我们认为液体活检早筛在在肝癌、结直肠癌和胰腺癌中最具发展前景,胃癌和食管癌中也具有一定的应用潜力,但检出率有待进一步提高。
技术层面上,现有的液体活检主要关注ctDNA甲基化和ctDNA基因突变。相比ctDNA基因突变,甲基化更能说明癌症的存在;而且ctDNA甲基化不仅可以增加肿瘤早期筛查的灵敏度,还可以做到肿瘤溯源,是相对理想的早筛标志物。目前选择基于ctDNA甲基化检测进行癌症早筛的企业相对多一些,但仅靠单一分子标志物很难提高早筛的灵敏度和特异性,未来用于癌症早筛的液体活检策略很可能会融合不同的分析物,综合不同的技术手段。
3
█市场篇:癌症早筛市场潜力巨大
肿瘤早筛和伴随诊断是基因测序行业中最为活跃的方向。多数公司都认为潜在市场空间的排序是早筛>复发监测>癌症治疗选择,肿瘤早筛在中美两国潜在市场空间均达到百亿美金。
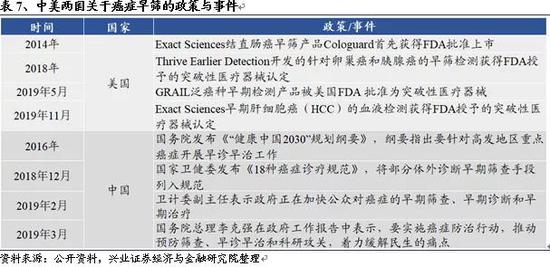
3.1、中美癌症早筛政策持续推进
追溯中美两国近六年的政策情况,我们发现癌症早筛正在不断得到政策支持与监管机构的认可。
3.2、美国癌症早筛市场空间预测
Guardant Health认为,考虑到有美国3000万需要接受结直肠癌筛查的人群,3500万患癌高风险人群,包括1700万中到高度遗传性风险人群(患乳腺癌、卵巢癌、子宫内膜癌或前列腺癌)、1450万50岁以上重度吸烟者(肺癌)和350万丙型肝炎感染者(肝癌)。当早筛检测的价格设定为500美元时,结直肠癌早筛的市场空间约150亿美金,高风险人群的市场空间约180亿美金(乳腺癌等约85亿美金、肺癌早筛约72.5亿美金、肝癌早筛约17.5亿美金)。美国主要癌种早筛的市场空间合计约330亿美金,即2300亿人民币。
泛癌早筛方面,根据GRAIL招股说明书中披露的信息,其计划2021年上市的泛癌早筛产品Galleri将主要针对50岁以上无症状个体的早筛检测。美国人口普查局2014年的数据表明,全美50-79岁人群约为1.07亿,其中自我保险的大型雇主(覆盖雇员2400万人)、先进的综合卫生系统(覆盖2700万人)和专注预防保健的医生(覆盖政府高官、公司高管、明星等精英人口100万人)总计涉及5200万人,这将是未来GRAIL计划重点定位的渠道。假设泛癌早筛价格设定为1000美元/次,在不考虑渗透率的情况下,美国泛癌早筛的市场空间约520亿美元。
3.3、中国癌症早筛市场空间预测
3.3.1、癌症人数上升是市场发展关键因素
根据国家癌症中心统计数据显示,2015 年我国新发癌症病例392.9 万,死亡233.8 万;较2014年的380.4万增加12.5万,增长率为3.2%。这意味着我国平均每8秒新增一名癌症患者,每13.5 秒有一名癌症患者死亡。肺癌、肝癌、胃癌及结直肠癌、乳腺癌等是我国主要的恶性肿瘤。
据国家统计局数据,2019年我国人口总数为14.0亿。抽样调查结果显示,2019年50-75岁的居民占比28.33%,约为3.97亿;35-60岁的居民占比37.95%,约为5.31亿,即2035年50-75岁的居民群体为5.31亿人。考虑到我国35-75岁居民群体平均死亡率约为8.5‰,15年间约死亡6800万人,则2035年50-75岁实际居民群体约为4.63亿人。这部分人属于癌症高风险人群,他们接受癌症早筛检测产品的程度受收入水平、癌症高危因素暴露情况、认知程度、产品价格等多方面因素的影响,不同细分群体间差异较大,我们将在核心假设部分进行详细讨论和评估。
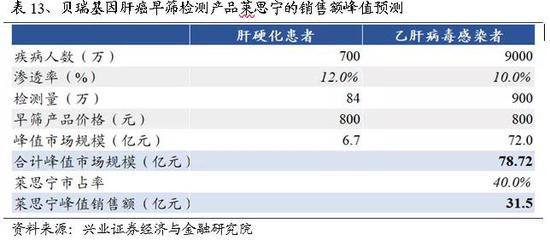
在特定癌种方面,以肝癌为例,我国是世界上肝炎负担最重的国家,中国疾病预防控制中心数据显示,2016年中国有9000万例乙肝病毒感染者,760万例丙肝病毒感染者。同时,我国的现存肝硬化患者高达700万人,由慢性肝炎导致的每年新发肝硬化患者约为90万。乙肝感染者和肝硬化患者属于肝癌高风险人群,考虑到每年都存在新增乙肝感染者、乙肝感染者转化成肝硬化或肝癌患者、肝硬化患者转化成肝癌患者、以及乙肝感染者和肝硬化患者死亡这样一个动态转化过程,我们简化认为该过程中乙肝感染者和肝硬化患者的数量基本保持动态平衡,即2030年乙肝感染者和肝硬化患者的人数仍分别为9000万和700万。除液体活检外,目前常用的肝癌早筛手段还有血清标志物(甲胎蛋白AFP)检测和影像学检查,三者有望共同构建肝癌早期筛查的“铁三角”。考虑到肝病与经济条件密切相关,很多肝病患者本身经济条件不好,就诊率不高;WHO数据显示,截至2016年全球只有约10.5%的乙肝病毒感染者知晓自己的感染状况,其中仅有16.7%被诊断感染者在接受治疗。因此我们估计液体活检早筛在肝硬化和乙肝感染者中的市场规模峰值下的渗透率分别约为12%、10%,则目标人群为700万*12%+9000万*10%=984万。
3.3.2、国民收入提升与健康意识增强是市场发展的保证
随着经济收入的增长、生活质量的提高,国民健康意识逐渐增强,越来越多的人会进行定期体检和癌症筛查。从居民收入端来看,根据国家统计局数据,2018年我国人均年收入(可支配收入)5万元以上的人口约占20%,约为2.8亿人。按照GDP增速计算,我们认为2035年这部分群体人均年收入有望达到9.5万元,能够支撑起每年一次的癌症早筛检测费用。而随着未来癌症早筛检测价格的进一步下降和居民收入的进一步提升,能够承担癌症早筛检测费用的人口比例将快速提升。
3.3.3、技术进步,价格有望降低
Exact Sciences的结直肠癌早期检测产品Cologuard纳入美国医保后报销费用为502美元/次, Guardant Health正在研发的结直肠癌早筛产品LUNAR-2检测价格可能定在500美金,燃石医学招股书中透露其开发的泛癌种早筛检测预计价格为1400美金。由此可见,目前已上市或正在研发的特定癌种早期筛查技术价格约为3500元;泛癌种早期检测价格更高些,约10000元。我们认为,随着NGS测序等技术不断发展革新和研发成本摊薄,以及中下游的竞争加剧,未来特定癌种早筛检测价格有望降至1000元内,泛癌种早筛检测价格有望降到2000-3000元。
3.3.4、百亿级市场,空间广阔
预测2030年肝癌早筛市场到达峰值规模:[700万(肝硬化人数)*12%(渗透率)+9000万(乙肝人数)*10%(渗透率)]*1次(每年检测频率)*800元(单次检测价格)=78.72亿。
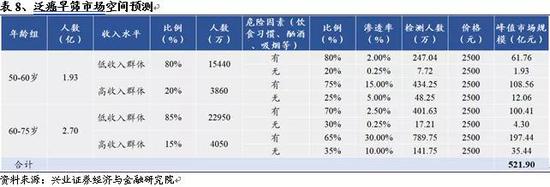
预测2035年泛癌种早筛市场到达峰值规模:
核心假设如下:
1)癌症高风险人群为50-75岁人群,对应2020年35-60岁居民群体。结合国家统计局和抽样调查结果,2019年我国35-60岁居民占比37.95%,约为5.31亿;其中35-44岁居民约2.02亿,45-75岁居民约3.29亿。考虑到每年都会有一定数量的人口死亡,其中35岁-44岁居民群体15年时间内约死亡965万人,45-75岁居民群体15年约死亡5851万人。至2035年,实际50-59岁人群约为1.93亿人,60-75岁人群约为2.70亿人。
2)根据国家统计局数据,2018年中国居民人均可支配收入中位数为2.4万元,低收入人口密集,将人均年收入5万元作为高低收入群体分界线,合理推测高收入群体占比不超过20%。假设未来15年我国GDP增速为3-5%,则2035年高收入群体的人均年收入有望达到9.5万元。考虑到60岁为我国男性退休年龄,退休后收入水平会出现一定幅度的降低,因此假设60岁以上高收入群体比例降低至15%。
3)国家卫健委发布的肿瘤治疗规范(2018版)及多项调查都有提及吸烟、酗酒及不良饮食习惯等会提高肺癌、胃癌、食管癌等多种癌症发病风险,因此我们将居民生活习惯是否存在癌症高危因素作为其接受早筛检测产品程度的一项重要评估因素。考虑到高收入群体可能更加注重健康生活方式,退休后工作压力减轻、以及随着年龄增长对于健康生活方式的依从度会提高,合理假设各群体人口比例。
4)综合以上因素,泛癌早筛产品在60-75岁年龄段、高收入且具有一定癌症高发因素群体中的渗透率最高,假设为30.00%,在低收入且不具有癌症高危因素的群体中渗透率应最低,这部分群体收入水平较低,本身难以承受高昂的早筛检测费用,且本身生活方式较为健康,患癌风险较小,假设渗透率仅为0.25%。其余细分群体依照年龄段、收入水平及是否具有癌症高危因素的不同,假设渗透率在2.00%-15.00%之间。
5)假设2035年泛癌早筛产品价格降低至2500元/次,患者每年检测一次。
根据下表预测结果,2035年我国泛癌种早筛市场峰值规模合计约522亿元。
小 结
癌症早筛市场潜力巨大,很多企业都认为在液体活检基因测序领域,潜在市场空间排序为癌症早筛>复发监测>癌症治疗选择。考虑到癌症人数上升、国民健康意识增强、检测价格有望降低等因素,我们预期2035年中国泛癌早筛市场规模将能够达到522亿人民币;针对特定癌种的检测,以肝癌为例,市场空间约79亿人民币。
4
█产业篇:创新萌芽期,多企业布局
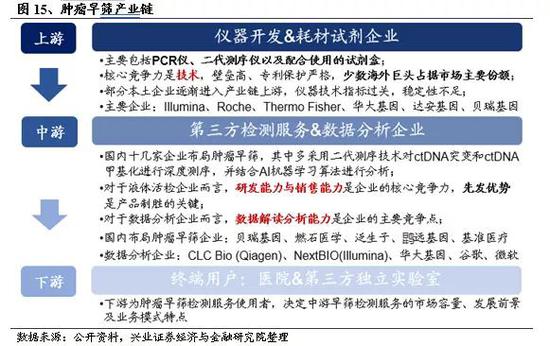
4.1、癌症早筛产业链
肿瘤早筛是基因测序行业最为活跃的方向之一。从产业全景图来看,肿瘤早筛产业链主要包括三部分:1)上游是基因测序仪器开发、试剂耗材企业;2)中游是提供第三方检测、测序数据存储、分析测序结果并出具报告的企业;3)下游包括医院和第三方独立实验室等。产业链上游仪器供应商和下游医院用户比较强势,因此现阶段行业竞争主要依托企业自身的研发能力,产品先发优势巨大,同时营销和渠道能力也不可或缺。
4.1.1、上游技术是核心竞争力
产业链上游技术门槛高,企业主要生产PCR仪、二代测序仪以及配合使用的试剂盒。基因测序仪器是肿瘤早筛的关键环节,为早筛检测提供服务及数据支撑,同时也是壁垒最高的部分,处于基因测序产业价值链的顶端。凭借高技术壁垒和严格的专利保护,海外巨头占据主要市场份额,获得大部分利润。我国部分本土企业也在逐渐进入产业链上游,国产基因测序仪器的开发策略分两类:一类是通过与国外仪器生产商合作,买断产品在国内的全部权利,虽然使用国外的仪器技术,但通过国内的仪器设备通道申报NMPA,申报和审批相对较快;另一类是自主研发模式,如华大基因于2013 年收购美国Complete Genomics 公司,获取CG公司基因测序设备知识产权,在此基础上进行自主研发,也有本土企业从零开始自主研发。总体而言,因为高成本和高技术壁垒,国内厂商短时间内很难实现全方位突破和自主技术替代,目前国内70%以上的设备仍然来自进口。上游代表性国内外企业有:Illumina、Roche、Thermo Fisher、华大基因、达安基因、贝瑞基因、紫鑫药业;Illumina凭借其超高通量和相对较长读长的优势,占据83.9%的市场份额。
4.1.2、中游竞争研发与营销并重
中游以肿瘤早筛产品与服务提供商,和为企业检测数据提供分析服务的云平台存储分析企业为主。一方面,肿瘤早筛赛道技术壁垒高,研发难度大,对于企业的研发能力提出了较高要求。肿瘤早筛检测最显著的两大要求是灵敏度高、特异性好。检测精准度高,使用方便,稳定性好,是产品的生命力所在;获取先发优势也是产品制胜的关键。终端用户因为操作习惯和检测标准的统一问题,主动替代意愿比较低,率先进入市场的早筛产品将获得巨大的先发优势。另一方面,专业的销售能力能保证早筛产品顺利进院。肿瘤早筛检测的终端客户主要是数百家大型三甲医院和第三方独立实验室,销售网络和市场的建立对于产品本身的可靠性有较强要求,随着操作习惯的培养,客户粘性强。对于已经建立有终端销售网络的企业来说,渠道的建立将形成较强的市场壁垒,有效增强企业竞争力。目前国内布局肿瘤早筛项目的企业主要有:贝瑞基因、燃石医学、泛生子、鹍远基因等十余家。在数据分析服务中,业务主要是大数据的存储、解读和应用,国外领先公司有CLC Bio、NEXTBIO等专业基因测序数据分析公司,以及谷歌、微软等数据分析公司;国内公司主要有华大基因、荣之联、贝瑞基因等。
4.1.3、下游决定市场容量
产业链下游为癌症早筛检测服务使用者,个人用户进行癌症早筛检测主要通过医院及第三方独立实验室完成。终端用户决定了中游早筛检测服务的市场容量、发展前景及业务模式特点。
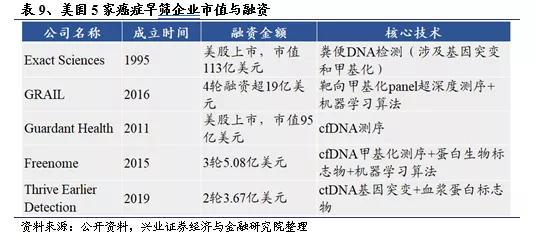
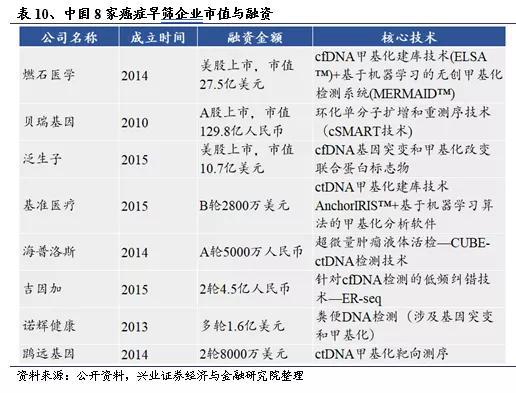
4.2、国内产业发展仍处初期
从融资方面看,以美国5家开展癌症早筛项目的代表性企业为例,上市公司市值和非上市公司融资总额合计超230亿美元。对比国内8家癌症早筛领域的公司,市值与融资总额仅有60亿美金,约为美国主要企业的1/4。整体而言,美国在液体活检和肿瘤早筛领域起步更早,投融资活跃,早期成立的企业已发展为具有代表性和实力的上市公司;新锐企业GRAIL等也已脱颖而出,获得明星机构的大力资助。而国内各家企业尚处于成长阶段,少有大额融资事件,说明我国癌症早筛产业尚处于起步阶段。在检测对象和技术路线上,中美两国差距不大,多以cfDNA基因突变或甲基化测序为主,结合机器学习算法进行分析。随着基础研究与检测技术的不断变革,中国癌症早筛市场正蓬勃兴起,在此过程中,产业链中的技术驱动型企业有望脱颖而出,占据领先地位。

小 结
癌症早筛产业链分为上游测序设备商、中游早筛检测服务商、下游终端用户。上游测序技术壁垒高,下游医院用户较强势,因此现阶段行业竞争主要依托企业自身研发和营销能力。当前中国癌症早筛正处于发展初期,融资空间广阔,未来爆发可期;在此过程中,拥有强技术、强渠道的企业有望脱颖而出,占据领先地位。
5
█公司篇:海内外重点癌症早筛项目一览
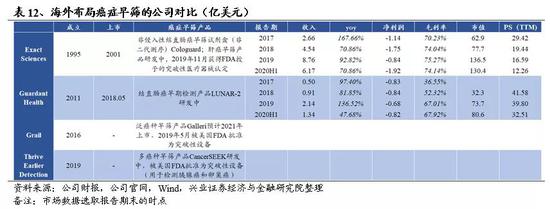
癌症早期检测作为癌症预防的重要手段,是未来医学和检测技术发展的方向,国内外已有多家公司布局液体活检肿瘤早筛,但大都处于起步阶段,产品主要基于ctDNA甲基化检测,以LDT形式为主。目前各公司开发的癌症早筛技术可以分成两大类:一类是泛癌检测,该技术可以检测到多种癌症的存在。这类检测在发现癌症的同时,也需要准确判断癌症的组织起源。这类早筛检测的例子包括GRAIL公司开发的早筛检测,Thrive公司开发的CancerSEEK,燃石医学也正逐步将自主开发的靶向cfDNA甲基化技术由肺癌早筛扩展到多癌种检测。另一类是使用更具有针对性的检测手段来发现某个特定种类的癌症。例如,Exact Sciences公司开发的结直肠癌检测试剂盒Cologuard以及正在进行的肝癌早筛项目,贝瑞基因刚上市的肝癌早筛产品莱思宁, Guardant Health公司开发的用于结直肠癌早筛的LUNAR-2等。
5.1、他山之石—海外布局癌症早筛的公司
5.1.1、Exact Sciences——推出全球首个液体活检癌症早筛产品Cologuard
Exact Sciences成立于1995年,总部位于美国麦迪逊,是一家专注于非侵入性结肠直肠癌的分子诊断公司,2001年1月在纳斯达克上市。2014年,Exact Sciences推出全球首个也是唯一一个经FDA批准上市的结直肠癌早筛产品Cologuard。目前,Exact Sciences正在和梅奥诊所共同开发基于血液DNA测序的肝细胞癌(HCC)早筛产品,计划2020年下半年推出该肝癌血液检测设备。
1)Cologuard
结直肠癌(CRC)是一种常见的恶性肿瘤,发病率和死亡率均较高。早期筛查对该病的预防和治疗至关重要。2014年,Exact Sciences与梅奥诊所共同研发的核心产品Cologuard获得FDA批准上市,该技术是基于粪便DNA(stool DNA,sDNA)的结直肠癌筛查技术,通过定性检测结直肠肿瘤相关的DNA标记物和人体粪便中隐匿性血红蛋白的存在来筛查结直肠癌。2014年11月,美国癌症协会将Cologuard纳入结直肠癌筛查指南中。Cologuard适用于筛查两性50岁及以上具有结直肠癌平均风险的人群。2019年9月23日,FDA批准Cologuard适用于筛查两性45~49岁具有结直肠癌平均风险的人群,将适用人群年龄从50 岁以上拓展到45岁以上。
A.技术平台
Cologuard共包括11个不同的分子靶点:7个KRAS基因突变位点、NDRG4和BMP3基因甲基化标志物、β-肌动蛋白,外加血红蛋白(FIT)。然后通过Logistic 回归算法分析,给出阳性或阴性的诊断报告(数值>183为阳性)。在具体检测方法上,Cologuard使用公司专有的定量等位基因特异性实时靶标和信号放大(QuARTSTM)技术和酶联免疫吸附测定(ELISA)的血红蛋白测定法,结合每个粪便样本中DNA和基于血液的生物标记物的变化提供组合分析测试结果。QuARTSTM技术可以有效扩增和定量2种独立的DNA甲基化标记物(NDRG4和BMPS启动子甲基化)、7种不同的KRAS基因突变和β-肌动蛋白基因,加上ELISA对粪便中的血红蛋白进行定量检测。根据粪便样本所有的11种生物标志物的定量值得出综合评分,报告阳性或阴性的测试结果。“阳性”结果表明可能存在结直肠癌或晚期腺瘤,随后应进行诊断性结肠镜检查。
B.项目进程
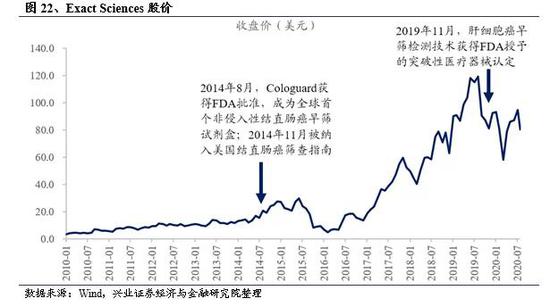
2009 年公司开始研发基于sDNA 的肠癌筛查技术。2011 年7 月公司开始大规模的临床试验DeeP-C,这是一项前瞻性、双盲、跨区域、多中心的研究,是该公司针对结直肠癌的关键临床试验,从美国和加拿大的90个临床站点招募了12700名年龄在50至84岁之间的患者。2012 年12 月完成并递交FDA。2014年,DeeP-C关键的临床结果发表在《新英格兰医学杂志》(New England Journal of Medicine)上,确立了Cologuard用于结直肠癌筛查的灵敏度和有效性,为其平行FDA审批奠定了基础。2014 年8 月Cologuard 获得FDA批准,是世界上首个、也是唯一一个非侵入性结直肠癌筛查方法。
C.相比传统结直肠癌检测手段的优势
传统的结直肠癌早筛技术主要包括粪便潜血(fecal occult blood test, FOBT)检测和结肠镜检查,其中粪便潜血试验又分为化学法检测粪便潜血(gFOBT)及免疫法检测粪便潜血(iFOBT/FIT)。FOBT操作容易,适用于不愿意接受CT结肠造影、结肠镜检查等侵入性检查的患者。虽然FOBT是一种较为简单和快速的结直肠癌早筛方法,但这种方法也存在一些缺点:首先,文献中报道潜血检测试纸的特异性为88%-98%,但灵敏度并不高。有研究发现,联合应用FOBT及结肠镜检查对无症状患者进行筛查,其结直肠癌检出率为26%,高危腺瘤的检出率为12%。其次,gFOBT检测需要采集3个样本提高灵敏度,导致受检者的依从性较差(47%)。结肠镜对高危腺瘤及结直肠癌的检查具有较高的灵敏度,但其也有明显的缺陷:首先,结肠镜检查是一种侵入性筛查,具有一定的手术风险,身体健康状况较差的人可能难以承受。其次,结肠镜筛查需要提前进行饮食控制并服用泻药清洁肠道,会给被检查者带来较大的身体伤害。因此sDNA技术是一种比传统肠癌筛查技术更先进、更友好的肠癌筛查技术,越来越多的被用作结直肠癌的早期筛查。
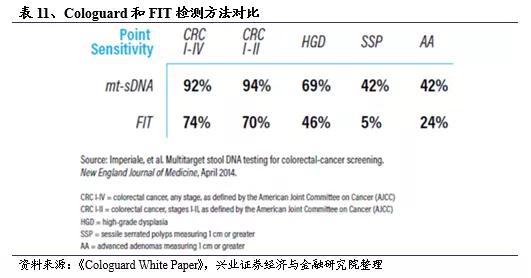
试验结果表明,Cologuard对CRC所有阶段的总体敏感性为92%,特异性为87%;对于可治愈阶段的结肠癌(I-II期)的灵敏度为94%。与FIT检测相比,Cologuard对CRC和≥1 cm的癌前晚期腺瘤的检测灵敏度更高,分别为92% vs 74%和42% vs 24%。重要的是,对于最有可能发展为CRC的高度不典型增生腺瘤,Cologuard的敏感性也显著高于FIT,分别为69%和46%。Cologuard和粪便免疫化学检测(FIT)的特异性分别为86.6% vs 94.9%;对于结肠镜检查结果为阴性的患者,两者的特异性分别为89.8% vs 96.4%。尽管粪便DNA检测确实比FIT能够检测出更多的癌症患者,但它也与更多的假阳性结果有关。
Cologuard检测不受肿瘤位置的影响,能够有效检测位于右侧的CRC。大多数CRC起源于腺瘤,许多为息肉,从小息肉进展为大息肉(>1 cm),然后进展到异型增生和癌症。有研究表明结直肠癌是一种异质性疾病,不同结肠部位(左侧和右侧)发生的肿瘤会有不同的临床结局。当前美国和国际上结肠癌有逐渐朝向右侧或近端分布的趋势,而结肠镜检查等传统的筛选工具偏向于左侧CRC检测。因为癌前息肉和癌性病变会不断将发生变化的DNA生物标志物排入粪便,所以Cologuard检测不受肿瘤位置的影响,能够有效检测位于右侧的CRC,这也是Cologuard的一大优势。
2)肝癌早筛项目
除了已上市的结直肠癌早筛产品Cologuard,Exact Sciences与梅奥诊所正在合作开发基于液体活检DNA测序panel的肝细胞癌早筛产品。2018年6月,他们在美国消化道疾病周会议上公布了一项2期临床验证性研究结果,结果表明该肝癌早筛panel性能优异,能够准确检测各个阶段的肝癌,特异性超过常用的血清测试。2019年11月,Exact Sciences宣布其早期肝细胞癌(HCC)血液检测获得FDA授予的突破性医疗器械认定。Exact Sciences公司计划在2020年下半年推出该肝癌血液检测设备,同时生成真实世界的证据来支持将其纳入癌症筛查指南。
A.技术平台
该肝细胞癌血液检测技术能够通过追踪血浆中的六种标记物(四种DNA甲基化标记物和两种蛋白质标记物)来检测HCC。该panel使用全基因组DNA甲基化测序来鉴定HCC标记物。
B.项目进程
2018年6月,在美国消化道疾病周会议上, Exact Sciences公布了基于cfDNA测序panel进行肝癌早筛项目的2期临床验证性研究结果。研究者采用了来自独立档案的244个冷冻血浆样品进行评估测定,其中包括95个确认的HCC病例样品,51个肝硬化对照样品和98个没有肝病或癌症病史的对照样品。结果显示,该检测panel的总体灵敏度为95%,具体而言,0期疾病为75%,A期为93%,B期为93%,C期为96%,D期为100%。这个panel避免假阳性结果的能力同样优秀,它在健康对照组中的特异性为95%,在肝硬化对照组中的特异性则为86%,比临床中使用的AFP水平测试更准确。Exact Sciences和梅奥诊所希望在进行临床三期研究之前进一步优化panel设计和血浆采集条件。
根据Exact Sciences在2019年美国肝病研究协会(AASLD)年会上公布的最新研究结果,通过评估443名参与者(包括135名癌症患者和308例对照)血液样本中的四种DNA甲基化标记物和两种蛋白质生物标记物,Exact Sciences对HCC的敏感性和特异性分别为80%和90%。该研究还显示,在90%的特异性下,对早期HCC的敏感性为71%。该研究将其性能与甲胎蛋白(AFP)检测进行了比较,AFP检测对早期HCC的敏感性为45%,特异性为90%。综合来看,公司的结果优于常用的甲胎蛋白水平检测。
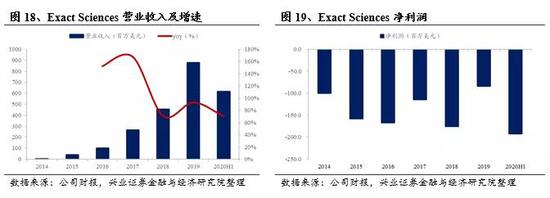
3)盈利与估值
Exact Sciences 2019年全年实现营业收入8.76美元;2020年上半年实现营业收入6.17亿美元,同比增长70.4%。2019年毛利率为75.3%,2020年H1毛利率为74.1%,相比2018年的74.0%变化平稳;自2014年结直肠癌早筛试剂盒Cologuard上市后,Exact Sciences毛利扭亏为盈,之后2年毛利率迅速提升,现已进入稳定状态。公司2020年H1研发、销售和管理费用占营业收入之比分别为12.4%,46.5%和35.8%,公司在2014年之前研发投入非常大,连续几年研发费用是当年营收的5-15倍,随着Cologuard的推出,2014年以后销售费用率一直稳居首位。公司2019年全年亏损8399.3万美元,2020年H1续亏1.9亿美元。目前国内外多数基因检测公司(包括Exact Sciences、Guardant Health、燃石医学、泛生子等)均处于亏损状态,主要原因包括上游仪器商的垄断、高昂的产品销售费用和管理费用、较多的研发投入等。
公司从股价从2012年完成Deep-C临床试验,递交FDA 申请后开始上涨,2014年产品获得FDA批准后迅速上涨,2017年后一路走高,截至2019年12月31日,公司市值136.5亿美元,PS(TTM)16.6;2020年初受疫情等影响美股大跌,公司股价受到一定影响后迅速反弹,截至2020年9月13日,市值114.4亿美元,PS(TTM)10.1。

5.
1.2、Guardant Health—专注液体活检领域
Guardant Health创立于2011年,2018年登陆纳斯达克,总部位于美国加州。该公司是全球第一家将全面的基因组液体活检商业化的公司,液体活检总共有晚期癌症检测、高风险人群早期癌症筛检、复发患者检测三部分业务。目前公司共有GUARDANT 360、GUARDANT OMNI、LUNAR-1和LUNAR-2四款产品,其中LUNAR-2是公司正在研发的,针对结直肠癌高风险人群的早期检测产品。

1)项目进展
Guardant Health开展了一项针对超过1万名患者的结直肠癌筛查研究,这项名为“ECLIPSE”的研究(NCT04136002)是一项前瞻性、多中心的的研究,旨在评估LUNAR-2在中等风险成人中检测结直肠癌的性能。ECLIPSE研究于2019年10月开始招募患者,将成为其产品获得FDA批准的关键。
Guardant Health在2020年AACR虚拟年会II上发表了LUNAR-2项目的最新研究结果,证明公司的LUNAR-2血液测试可以检测早期结肠癌。LUNAR-2检测血液中cfDNA的基因组、甲基化和片段组等三种不同类型的变化,该研究测试了来自113名已知患有结肠癌的患者和82名被结肠镜检查视为结肠癌阴性的患者的血液盲样。结果表明,LUNAR-2的敏感性为90.3%,这意味着它检测到90.3%的实际患有结肠癌的患者。该测试的特异性为96.6%,这意味着它可以正确识别出96.6%的未患有癌症的患者。其中对于结直肠镜阴性患者的检测,特异性可以提高至99%。该结果与Exact Sciences粪便样本测试Cologuard相当,后者对结肠癌分期的敏感性为92%-94%,对结肠镜检查结果阴性的患者的特异性为90%。
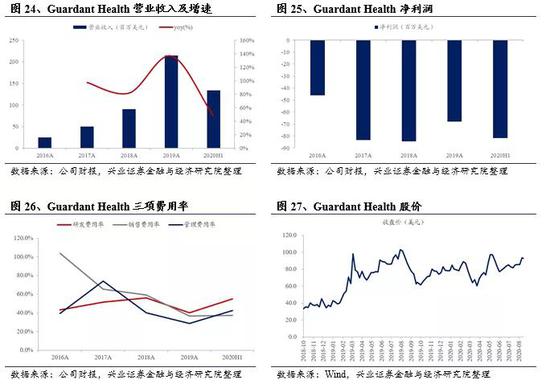
2)盈利与估值
Guardant Health 2019年全年实现营业收入2.14美元;2020年H1实现营业收入1.34亿美元,同比增长47.7%。2019年毛利率为67.0%,与2018年相比提升14.5pp,主要因为试剂盒确认收入的平均价格提高。2020年H1研发、销售和管理费用率分别是54.8%,37.4%和42.6%,研发和管理费用率相比2019年H1有所升高,销售费用率同比略微下降。公司2019年全年亏损7565万美元;2020年H1续亏8237万美元。肿瘤基因检测行业的大部分公司目前都处于亏损阶段,与Exact Sciences的情况类似,主要原因包括上游仪器商的垄断、较高的营销和管理费用、一定的研发投入等。
公司2018年登陆纳斯达克,截至2019年12月31日,公司市值73.7亿美元,PS(TTM)39.8;2020年初受疫情等影响美股大跌,公司股价随之下跌后迅速反弹,目前股价总体稳定,截至2020年9月13日,市值95.1亿美元,PS(TTM)36.9。
5.1.3、GRAIL——泛癌种早期检测技术全球领先
2016年1月,GRAIL在高通量测序公司Illumina等多家资本的联合支持下成立,是一家专注于癌症早筛的生物技术公司,总部位于美国硅谷。GRAIL在成立之初便募集了超过1亿美金的A轮融资,目标是开发通过血液中ctDNA进行泛癌种早期筛查的方法。2016 年底,GRAIL启动开发泛癌种早期检测技术的第一项计划— “循环游离基因组图谱”(CCGA 计划),计划通过对尚未出现症状的癌症患者和健康人群的ctDNA 进行提取、测序,比较二者之间的差异,为早期诊断提供帮助。2017年3月,GRAIL获得由ARCH Venture Partners领投的超过9亿美元的B轮融资,用于开发和验证基于血液进行泛癌种早期筛查的技术,并进行大规模临床试验;部分资金也将作为GRAIL从Illumina独立后的资金储备。2017年4月,GRAIL公司启动了STRIVE的研究计划,该计划招募12万名18岁以上的女性参与乳腺癌临床实验,目的是在目标人群(乳腺癌高风险人群)中验证其泛癌早筛方法。2017年6月,GRAIL与Cirina公司合并,将专注早期癌症测试及诊断产品的开发。Cirina 在2014年由香港中文大学的卢煜明教授及其同事赵慧君教授、陈君赐教授以及主要投资者德诚资本共同创建。合并后卢煜明将被任命为科学联合创始人,并将加入GRAIL的科学咨询委员会。2018年1月,GRAIL宣布计划开展一项基于cfDNA的临床试验,用于鼻咽癌的早期诊断,该试验会率先于香港启动,随后扩展到东南亚地区。2018年5月,GRAIL公司宣布获得由汇桥资本领投的3亿美元的C轮融资。2018年12月,GRAIL公司宣布与伦敦大学等机构合作,在2019 年初启动SUMMIT 计划,该计划是在第二个目标人群(肺癌高风险人群)中对其泛癌种早筛检测方法进行临床验证。2019年5月13日,GRAIL宣布其泛癌种早期检测产品已被美国FDA批准为突破性设备(Breakthrough Devices)。2020年2月,GRAIL公司宣布启动PATHFINDER研究计划,GRAIL的检测结果将首次返回给医务人员并传达至受试者,以帮助指导50多种癌症的后续诊断检查。2020年5月6日,GRAIL宣布了3.9亿美元D轮融资。自2016年初,GRAIL已经通过四轮股权融资筹集了超过19亿美元,用于支持其基于血液的泛癌种早期检测的持续开发和商业化。2020年9月9日,GRAIL向美国证券交易委员会(SEC)公开递交了招股说明书,申请在纳斯达克交易所挂牌上市,股票代码为“GRAL”。
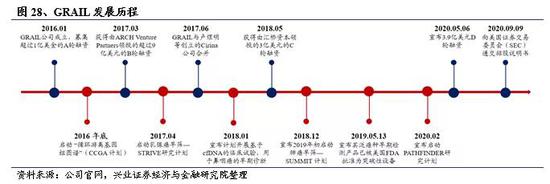
公司目前有四项癌症早筛研究计划,包括泛癌种检测、乳腺癌、肺癌等的早筛。
1)泛癌种检测—循环游离基因组图谱计划(CCGA计划)
A.技术平台与项目进程
2016年底,GRAIL启动“循环游离基因组图谱”(CCGA 计划),通过对尚未出现症状的癌症患者和健康人群的ctDNA 进行提取、测序,比较二者之间的差异,为早期诊断提供帮助。这是一项前瞻性、观察性的纵向研究计划,旨在研究癌症患者和非癌症患者血液中的基因组癌信号的差异。该研究已在美国和加拿大的142 个临床地点招募了超过15000名参与者,既包括10500名癌症患者(新诊断出并且尚未接受治疗),也包括4500 名没有诊断出癌症的健康人,计划随访时间至少为五年。GRAIL使用靶向panel和超深度测序策略对受试者血液样本进行分析,主要分析其ctDNA表达模式和水平变化,使其能够精确地对癌症早筛产品进行调整。在资本的助力下,GRAIL将不断推进其临床研究项目,支持产品的验证与开发。
在2018年4月美国临床肿瘤学会(ASCO)年会上,GRAIL公司公布了CCGA计划第一阶段的研究进展。这一阶段的研究1627名参与者,其中包括878名癌症患者,涉及所有分期的 20种不同类型的癌症;和749名没有进行癌症诊断的患者,采用三种检测手段以实现癌症的早期筛查。这三种检测手段包括:靶向测序检测体细胞突变,如单核苷酸变异(SNV)和小片段序列的插入和/或缺失(InDEl);全基因组测序(WGS)检测体细胞基因拷贝数的变化;全基因组亚硫酸氢盐测序(WGBS)用于检测异常的cfDNA甲基化。研究结果表明,在三种检测方式中, cfDNA甲基化WGBS测序具有最高的灵敏度,可检测出多种实体瘤和血液肿瘤,并且具有较高的特异性。GRAIL将来自CCGA队列中超过20种肿瘤类型的4000份标本与2000份非肿瘤匹配后分别做WGBS,建立了泛癌种甲基化数据库;并通过机器学习的算法筛选出最终作为泛癌种筛查靶向甲基化芯片的位点。
在2019年ASCO年会上,GRAIL公布了CCGA计划第二阶段的研究结果:研究对大约4,500名参与者进行评估,最终对2,301名参与者的初步分析,包括1,422名不同阶段及癌症种类(超过20种)的癌症患者,以及879名无癌参与者。研究初步结果显示,在早期阶段,靶向甲基化panel可以同时检测到多种癌症,并且准确溯源,其高特异性适合于群体的肿瘤筛查。
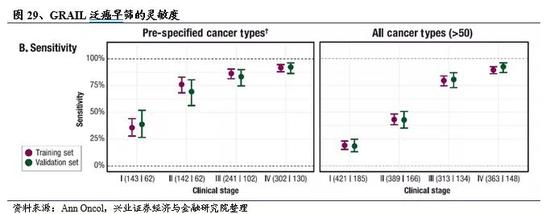
具体结果方面,该检测方法对12种特定癌症(包含所有分期)的设定特异性至少达到99%(假阳性率≤1%),总检出率(灵敏度)为76.1% (95% CI: 73.1%-78.9%)。在早期(I-III期)癌症中,该方法对12种癌症的检出率为68.8% (95% CI: 64.8–72.6%)。12种癌症类型包括直肠肛管癌、结直肠癌、食道癌、胃癌、头颈癌、激素受体阴性乳腺癌、肝癌、肺癌、卵巢癌和胰腺癌,以及多发性骨髓瘤和淋巴肿瘤。对于这12种肿瘤的早期(I-III期),肺癌检出率(灵敏度)最低,仅有59%;头颈癌最高,有86%;对于晚期(IV期)肿瘤,肺癌检出率(灵敏度)90%;其余如激素受体阴性乳腺癌、卵巢癌、食道癌、胃癌及血液肿瘤有100%的检出率。对于肺癌来说,检出率分别为:I期25%、II期78%、III期82%,IV期90%。此外,该测试方法还能高精度地识别出癌症的组织来源。在所有检测到的癌症中,94%的病例获得了20多种癌症类型的组织溯源结果,其中90%的病例得到了正确识别,而且肿瘤分期不会影响其溯源能力( I-III期准确率: 89.9%,IV 期准确率: 90.1%)。
在2019年9月欧洲肿瘤内科学会(ESMO)年会上,GRAIL公司公布了基于cfDNA甲基化状态开发的泛癌早筛项目的最新临床试验结果。试验数据表明,该公司的泛癌种血液检测能够以99.4%的特异性(假阳性为0.6%)检测出20多种癌症类型的信号,而且能够以高度的精确性判断癌症的组织起源。在这阶段的临床试验中,研究人员对3,583份血液样本的cfDNA进行了分析,包括1,530例被诊断患有癌症患者的样本和2,053例无癌志愿者的样本。其中癌症患者的血液样本涵盖了20余种不同癌症类型,包括HR阴性乳腺癌、结直肠癌、食管癌、胆囊癌、胃癌、头颈癌、肺癌、淋巴白血病、多发性骨髓瘤、卵巢癌和胰腺癌等。研究结果显示,该方法的总体特异性为99.4%,这意味着只有0.6%的假阳性结果;总体灵敏度为54.7%。对于预先指定的高死亡率类型癌症(约占美国癌症死亡63%的14种癌症),该方法的灵敏度为75.8%(72.9%-78.5%);I期癌症患者的灵敏度为32%,II期患者为76%,III期患者为85%,IV期患者为93%。此外,该方法还能在97%的样本中精确定位肿瘤的器官或组织来源,89%的返还结果被证明为正确溯源结果。这种跨越20余种不同肿瘤类型的精确溯源能力为简化后续诊断提供了有力保障,展示了该方法在早筛领域的广阔应用前景。
2020年3月30日, GRAIL发布了迄今为止最全面的CCGA项目研究成果。结果表明,GRAIL基于液体活检的cfDNA靶向甲基化分析方法可区分多阶段的50多种癌症,包括缺乏筛查指南的高死亡率癌症和早期癌症,特异性99.3%,单一假阳性率<1%。该检测对I–III期癌症的敏感性为43.9%,I–IV期敏感性为54.9%。检测的敏感性随着癌症阶段的增加而提高,其中I期的敏感性为18%,II期的敏感性为43%,III期的敏感性为81%,IV期为93%。对于一组预先确定的12种最致命的癌症(每年约占美国癌症死亡人数的63%),该检测对I-III期癌症的敏感性升至67.3%。其中,I期癌症患者的敏感性为39%,II期癌症患者为69%,III期癌症患者为83%,IV期患者为92%。此外,该检测还能以93%的准确度定位癌症的组织起源。
B.检测手段的优势
值得关注的是,与检测DNA中的基因突变或其他癌症相关改变的液体活检方法不同,GRAIL的靶向甲基化分析方法着重于对ctDNA异常的甲基化修饰进行分析。根据GRAIL公布的信息,该公司的高效甲基化技术能够优先针对基因组信息最丰富的区域,并利用其专有的数据库和机器学习算法来检测癌症的存在并识别肿瘤的组织来源。此外,该公司的癌症及非癌症甲基化特征测序数据库被认为是同类数据库中规模最大的,涵盖了整个基因组中约3000万个甲基化位点,涉及超过20种不同阶段的癌症类型。事实证明,在许多情况下cfDNA甲基化的异常模式比cfDNA基因突变更能说明癌症存在和癌症类型。
2)乳腺癌早筛—STRIVE计划
2017年4月,GRAIL公司宣布了STRIVE研究计划,该研究是一项前瞻性、观察性的纵向队列研究,通过对拍摄乳房X光片的约12万名女性的血液进行收集和cfDNA分析,以此为基础开发并验证一项乳腺癌早期筛查方案。在梅奥诊所与Sutter Health的协助下,GRAIL于2017年4月启动了这项大型临床试验,用于开发乳腺癌早筛产品。该试验计划招募12万名18岁以上的女性进行长达5年的跟踪研究,在实验参与者接受乳腺癌X光筛查的28天内,研究人员将收集她们的外周血并对其中的cfDNA进行高深度测序分析,进而通过实验参与者的患癌状况与相关数据对GRAIL的机器学习系统进行训练,开发行之有效的乳腺癌早期活检和筛查系统。STRIVE研究的目的是在目标人群中验证其泛癌早期检测方法,目前已有大约10万名女性完成了登记,GRAIL预计在2020年公布该项研究的数据。
3)肺癌早筛—SUMMIT计划
2018年12月,GRAIL公司宣布与伦敦大学等机构合作,在2019 年初启动SUMMIT 计划。该计划是一项前瞻性、观察性的纵向队列研究,将招募5万名50 岁~77 岁的无癌男性和女性入组,其中一半人因吸烟史而有患肺癌的风险。SUMMIT 研究的参与者将在入组时提供血液样本,然后每年提供一次,连续三年。同时参与者也会进行LDCT 筛查,与液体活检结果进行比较,以支持GRAIL癌症早筛技术的开发。SUMMIT研究的目的是在第二个目标人群中对GRAIL的泛癌早筛检测方法进行临床验证,并评估其在高危人群中的临床应用。
4)泛癌早筛—PATHFINDER计划
2020年2月,GRAIL公司宣布启动PATHFINDER研究计划,该计划是一项前瞻性、多中心的研究,这项研究将招募大约6,200名参与者,并且将在他们入选后的12个月内对其进行跟踪。PATHFINDER研究的目的仍然是评估GRAIL的泛癌早筛检测方法在临床实践中的实施情况。
5.1.4、Thrive Earlier Detection——以CancerSEEK为基础的泛癌早筛
2019年5月,基于CancerSEEK液体活检早筛技术的医疗科技公司Thrive Earlier Detection宣布成立,总部位于美国马萨诸塞州。Thrive致力于开发和推广其主打液体活检产品CancerSEEK,以实现将癌症早期诊断纳入常规医疗服务中去的理想。CancerSEEK已获得美国FDA授予的“突破性设备”称号,用于检测与胰腺癌和卵巢癌相关的基因突变和蛋白质生物标志物。2019年5月30日,Thrive 完成1.1亿美元A轮融资;2020年7月30日,Thrive 宣布完成2.57亿美元的B轮融资。
1)CancerSEEK技术平台
Thrive正在开发的多癌种液体活检早筛技术CancerSEEK,诞生于约翰·霍普金斯大学Kimmel 癌症研究中心。CancerSEEK单次检测血液中与癌症相关的16个基因突变和8种蛋白质,同时实现8种癌症的早期检测。如果16个基因之一的突变频率或8个蛋白之一或其组合之一的突变频率相对于对照群体显着升高,则将患者的检测结果分类为阳性。16个基因突变可保证8种肿瘤类型每种至少能检测到一个驱动基因突变。8种蛋白包括癌症抗原125(CA-125,主要与卵巢癌相关)、癌胚抗原(CEA,可能与消化道恶性肿瘤相关)、癌胚抗原19-9(CA19-9,可能与消化道恶性肿瘤、胰腺癌相关)、催乳激素(PRL)、肝细胞生长因子(HGF)、骨桥蛋白(OPN)、髓过氧化物酶(MPO)和金属蛋白酶组织抑制剂1(TIMP−1,主要与),主要用于肿瘤起源组织定位。
2)CancerSEEK项目进程
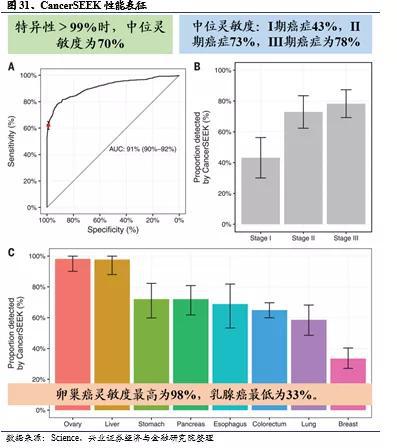
CancerSEEK检测的8种常见癌症分别为:卵巢癌,肝癌,食道癌,胰腺癌,胃癌,结直肠癌,肺癌和乳腺癌,占2017年美国癌症死亡人数的60%;其中5种癌症(卵巢癌、肝癌、食道癌、胰腺癌和胃癌)此前不具备明确的筛查检测方法。

在这项回顾性试验中,研究人员招募了1005例非转移性、临床检测为I-III期的特定实体瘤患者进行CancerSEEK检测,患者的中位年龄为64岁。最常见的阶段是癌症II期(49%);20%患者癌症I期;31%患者癌症III期。同时包括812名没有癌症病史的健康人(中位年龄55岁)作为对照人群。单次检测血液中与癌症相关的16个基因和8种蛋白质,如果16个基因之一的突变频率或8个蛋白之一或其组合之一的突变频率相对于对照群体显着升高,则将患者的检测结果分类为阳性。然后使用机器学习工具和统计分析来确定检测的中位敏感性和特异性。
研究结果显示,在8种癌症类型中, CancerSEEK检测癌症的中位灵敏度为70%,特异性超过99%,812例健康对照者中仅7例检测为假阳性。分期来看,CancerSEEK检测对II期癌症患者的中位灵敏度为73%,对III期患者的灵敏度为78%,但对I期癌症患者较低,仅为43%。分癌种来看,CancerSEEK检测对卵巢肝癌、乳腺癌等8种癌症的灵敏度在33%-98%之间,其中卵巢癌中位灵敏度最高为98%,乳腺癌最低仅为33%,灵敏度较高的癌种还有肝癌(约98%)、胃癌(>70%)、胰腺癌(>70%)和食道癌(69%)。此外,CancerSEEK利用机器学习算法进行肿瘤组织溯源,在83%的患者中能够把肿瘤准确定位到少数几个组织部位。
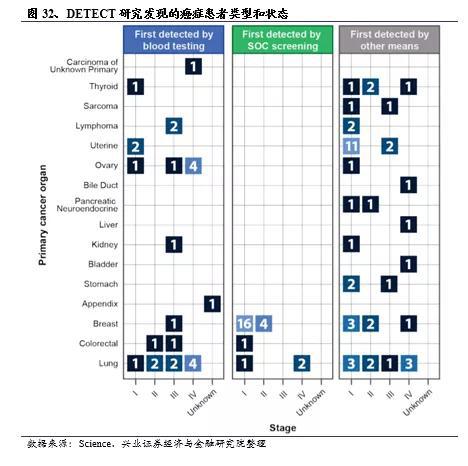
Thrive利用名为DETECT的前瞻性研究对CancerSEEK进行评估,DETECT-A的研究结果于2020年4月发表在Science上。该研究招募了10006名 65至75岁之间没有癌症史的女性,所有入组者进行两次CancerSEEK血液检查,检查内容包含16个常见突变基因及9个血清肿瘤标志物。两次检查呈阳性且排除非癌症相关异常的患者会进行最后的检测—全身诊断性正电子发射断层扫描-计算机断层扫描(PET-CT)。疑似肿瘤的患者会进一步结合无创、微创检查或手术确诊癌症。
在为期12个月的研究中,总计诊断出了96例癌症患者,其中通过CancerSEEK血液检测发现了26例癌症,通过标准筛查(如乳腺钼靶、肺癌LDCT等)检出了24例癌症,通过其他方法(主要是因为患者出现了症状)检出了46例癌症。利用血液检测发现的26例癌症涵盖了10种不同的癌症类型,其中7种目前没有常规筛查手段,包括早期隐匿难以发现而晚期治疗预后较差的卵巢癌。从分期来看,CancerSEEK筛查出的26例癌症患者中有17例患者(65%)仍未转移至全身,甚至有5例患者为I期癌症。
在灵敏度和特异性方面,单独使用CancerSEEK进行早筛的灵敏度为27.1%,特异性为98.9%,阳性预测值(PPV)19.4%。CancerSEEK血液检查结合PET-CT筛查,阳性预测值可提升至28.3%,因此多癌种早筛液体活检技术可以作为现有标准筛查的有效补充手段。
海外公司小结
肿瘤早筛和伴随诊断是基因测序行业中最为活跃的方向,近年来海外融资、并购、上市不断,体现出海外市场对该领域的持续关注。本文中我们重点选取了几家成立较早、布局癌症早筛领域的企业进行介绍(汇总对比见表12),其中Exact Sciences 推出全球首个获得FDA 批准的结直肠癌早筛产品,其肝癌早筛检测也在2019年11月获得FDA授予的突破性医疗设备认定;Guardant Health结直肠癌早筛检测LUNEAR-2仍在研发中。GRAIL 是背靠Illumina 的液体活检新公司,成立于2016年,已于今年9月提交IPO,其泛癌种早筛产品预计于2021年以LDT的形式上市,2019 年5 月已被美国FDA 批准为突破性设备。Thrive Earlier Detection的CancerSEEK通过对血液中与癌症相关的ctDNA基因突变和蛋白质进行检测实现多癌早筛,也已获得美国FDA授予的突破性医疗器械认定。从公司的成长性和盈利情况来说,目前这些公司成立时间相对较短,营收增速较快,近几年增速均值超100%,但由于上游仪器商垄断、高昂的研发投入、较高的营销费用等因素,同期净利润普遍为负。
5.2、墙内花香
—国内布
局癌症早筛的公司
5.2.1、贝瑞基因——基于PreCar项目的肝癌早筛产品莱思宁已上市
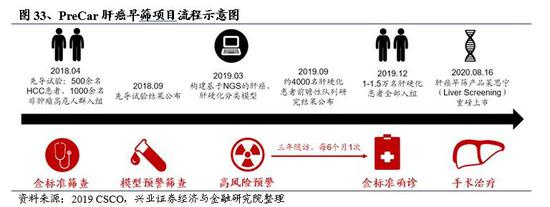
和瑞基因作为贝瑞基因成员企业创立于2017年,全面继承了贝瑞基因肿瘤业务,是一家专注于肿瘤基因检测的公司。2018年4月,由国家肝癌科学中心/海军军医大学东方肝胆外科医院、南方医科大学南方医院与和瑞基因共同发起、国内数十家临床中心共同参与的肝癌早筛项目—PreCar(Prospective suRveillance for veryEarly hepatoCellular cARcinoma)正式启动。PreCar是国内为数不多的基于NGS技术开展的多中心、超大规模肝癌早筛前瞻性队列研究项目。2020年8月16日,和瑞基因基于PreCar研究结果开发肝癌早筛产品莱思宁(Liver Screening)正式宣布上市。
1)技术平台
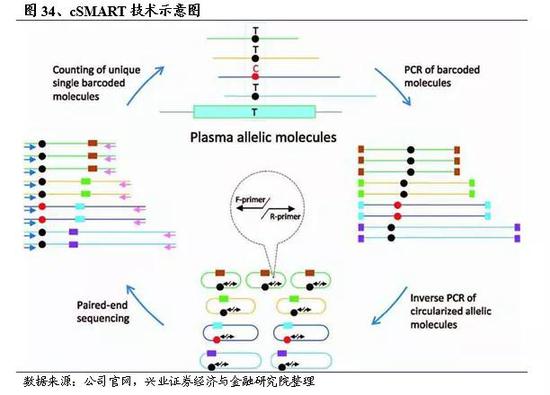
贝瑞基因作为基因测序行业的头部企业,自主研发了一系列核心技术,在仪器制造、DNA文库构建、生物信息分析等关键环节发挥重要作用。我们认为其中最重要的是cSMART技术,拥有国内外专利,广泛应用于液体活检领域。贝瑞基因基于cSMART专利的液态活检技术,成为万级技术分辨率的肿瘤突变检测方法。
cSMART:环化单分子扩增和重测序技术(简称cSMART技术),是贝瑞和康自主开发的、全球创新性和专利保护的基因突变检测技术,对血液ctDNA单基因突变的检测,具有万分之三灵敏度,精准计数,可绝对定量。针对ctDNA随机片段化的特点,cSMART技术首先将血液中的全部游离DNA首尾相接,进行环化,形成一个闭合的环状结构。而后在突变位点附近设计一对背靠背式的引物,这对引物与传统面对面式PCR引物不同,他们的朝向相反,实际上只结合到DNA片段上的一个区域,因此只要ctDNA包含这一个区域,就能够检测到,从而解决了ctDNA随机片段化的问题。cSMART能实现仅需10mL 静脉血,检测孕妇或肿瘤患者特定单基因是否发生突变的目的,在产前检测、癌症早期诊断等临床领域均表现出广阔的应用前景。
后续公司还开发出了cSMART 2.0技术,它是cSMART技术的升级版,继承了cSMART技术高灵敏度、可绝对定量的优势,并适用于大Panel全外显子区域的检测。
2)项目进程
2018年CSCO大会上,项目组公布了先导试验结果,数据显示,在特异性95%的情况下,肝癌检测灵敏度超过了90%。而在99%特异性的情况下,仍可以稳定地达到87%的灵敏度。PreCar项目先导试验招收了1500名志愿者入组,其中有500余名肝癌患者(HCC)、超过1000名非肿瘤高危/健康人群。该项目采用了多类别Biomarker检测,通过和瑞基因的cSMART、Home-Seq、SNAPSHOT等实验技术全面检测了血浆内包括ctDNA位点突变、结构变异、表观变异、外源基因组整合以及表达水平变化等在内的多类指标。项目通过对肿瘤/非肿瘤人群的分子特征进行区分,初步完成了肝癌早期筛查分类特征值的评估。在得到原始数据后,研究人员对这些指标进行分类,通过机器学习等方式优化分析过程,确定稳定的特征性指标值。之后在对多指标数据整合分析、交叉验证的基础上,还使用了独立样本集进行验证。最终确定在95%特异性情况下可实现超过90%的敏感性,而在99%特异性的情况下,仍可以稳定地达到87%的灵敏度。
2019年3月30日,在第四届中美医院管理研讨会暨首届C3中美健康大会上,和瑞基因宣布PreCar肝癌早筛项目成功构建了基于NGS的肝硬化、肝癌的分类模型。数据显示,在肝硬化患者和肝癌患者的对照组检测试验中,在特异性100%的情况下,肝癌的检测灵敏度超过97%。这一结果标志着PreCar肝癌早筛项目成功构建了基于NGS的肝硬化、肝癌的分类模型。该模型能够利用通过血浆标志物测序得到的特征有效地区分肝硬化患者与肝癌患者,并准确筛查出发生癌变的肝硬化患者。
2019年9月CSCO大会上,项目组公布前瞻性试验阶段性结果:PreCar项目基于预测模型比金标准确诊的时间提前6-12个月筛查出极早期肝癌患者,这些患者的5年生存率可能提升5倍以上,同时获得更高的治愈机会。截至2019年9月,在此次前瞻性临床研究已入组的约4000例肝硬化患者,经过PreCar模型首批筛查出55例肝癌极高危人群。通过随后6个月的随访,其中8例通过临床诊断方式(常规检测 + 增强CT或核磁共振)确诊为新发早期肿瘤,且肿瘤大小都在0.8~2.5cm之间,全部处于肝癌早期(0期+A期),其中约75%处于肝癌极早期(0期)。常规临床诊断的早期肝癌患者(单发肿瘤大小<3cm,即0期和A期)通常不足20%,0期的比率更是不足10%。根据相关文献,在肝癌早期获得诊断的病人,其5年生存率为50%-70%,而晚期肝癌患者5年整体生存率只有10%-19%。这就意味着,同样确诊为肝癌,经PreCar所筛查出的人群5年生存率有5倍以上的提升。前瞻性数据表明有可能通过基于外周血的简便检测进行肝癌的极早期预警,较现有常规诊断方法,提前6-12个月筛查出极高危人群和极早期肝癌患者。
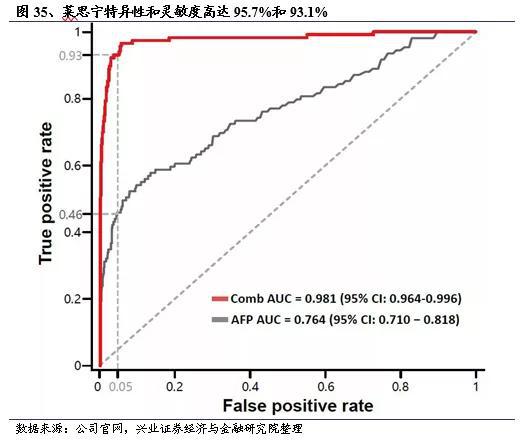
2020年8月16日,和瑞基因基于PreCar万人随访前瞻性队列研究项目开发的肝癌早筛产品莱思宁(Liver Screening)正式宣布上市。莱思宁的特异性和灵敏度分别高达95.7%和93.1%(基于入组的肝硬化患者),能够较现有金标准提前6-12个月筛查出极早期肝癌患者。对于传统血清学筛查为阴性的小肝癌患者中,cfDNA检测阳性率为54.5%。
3)相比传统肝癌检测手段的优势
莱思宁的产品设计走的是“广撒网,多敛鱼,择优而从之”的路线。先通过cSMART、 Home-Seq等技术对尽可能多的早筛标志物进行检测,包括ctDNA位点突变、结构变异、全基因组羟甲基化测序、基因组拷贝数变异特征、核小体分布特征、单碱基替换特征以及外源基因组整合特征等;随后在此基础上构建和修正技术平台和AI分析框架,确保模型性能优良。在之后的前瞻性临床队列研究中,严格把关入组人群,并进行长期随访。
目前用于肝癌筛查的常规手段是测量甲胎蛋白(AFP)水平和超声检查,但其灵敏度和特异性有限。在原发性肝癌(HCC)中,大约有70%-90%的HCC患者会出现血清中AFP浓度异常升高。目前将AFP诊断阈值设置为20 ng/mL时,其灵敏度为40%-65%,特异性为76%-86%,灵敏度较低,不能对早期肝癌进行及时的诊断和预测。有研究统计,确诊肝癌的患者中AFP阴性的约占30%。同时,血清AFP并不是HCC的特异性标志物,病毒性肝炎或者肝硬化患者的肝炎活动也可能导致AFP水平升高,甚至怀孕或者其他部位的肿瘤(结直肠癌等)也可能导致AFP阳性结果,造成误诊。虽然长期以来,AFP 是应用最广泛的诊断肝癌的血清标记物,但目前欧洲肝脏研究协会和美国肝病研究协会已不再推荐测定 AFP 水平来诊断肝癌。
根据和瑞基因官网公布的数据,莱思宁在保持特异性为95.7%的情况下,还可实现灵敏度在93.1%以上,能够相较金标准提前6-12个月筛查出肝癌极早期患者。同时在传统血清学筛查为阴性的小肝癌患者中,cfDNA检测阳性率为54.5%,能够有效提升小肝癌临床筛查准确度。莱思宁有望与血清标志物检测和影像学检查共同构建肝癌早期筛查的“铁三角”。全球范围内还有Exact Sciences、泛生子公司发起的肝癌早筛研究,燃石医学、GRAIL等开展的泛癌种早筛也有覆盖肝癌早筛,就已经公开的研究成果来看,莱思宁的技术水平具有一定的发展优势。
4)盈利与估值
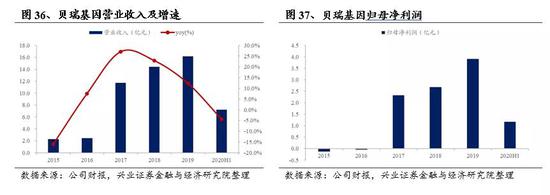
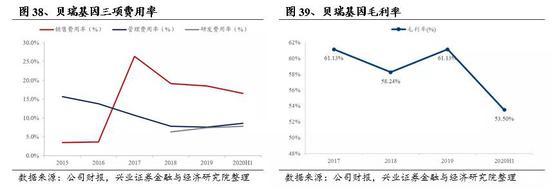
贝瑞基因2019年全年实现营业收入16.18亿元;2020年上半年实现营业收入7.21亿元,同比下降4.34%,主要原因是受疫情影响,检测类服务需求有所下降。2020H1销售毛利53.50%,相比2019H1的61.15%下降7.65pp。2020H1研发、销售和管理费用占营业收入之比分别为7.8%、16.5%和8.6%,销售费用率同比降低2.15pp,管理和研发费用率同比小幅增长。2019年公司研发费用1.2亿元,2020H1研发费用0.56亿元,研发费用较大的肿瘤早筛业务主要在联营公司和瑞基因层面。公司2017-2019年归母净利润分别为2.33亿元、2.68亿元、3.91亿元;2020H1归母净利润1.17亿元,同比下降53.17%。
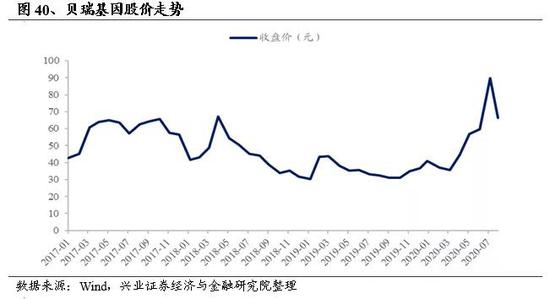
公司2017年借壳上市,截至2019年12月31日,公司市值129.8亿元,PS(TTM)=8.18;2020年初以来A股医药板块涨幅明显,截至2020年9月13日,市值191.2亿元,PS(TTM)12.1。
对于贝瑞基因已上市的肝癌早筛产品“莱思宁”,我们先对该产品未来十年的竞争格局进行分析,预测收入。
核心假设:
参考市场空间测算部分,贝瑞基因肝癌早筛的主要适用人群为乙肝病毒感染者和肝硬化患者,考虑到每年都存在新增乙肝感染者、乙肝感染者转化成肝硬化或肝癌患者、肝硬化患者转化成肝癌患者、以及乙肝感染者和肝硬化患者死亡这样一个动态转化过程,我们简化认为该过程中乙肝感染者和肝硬化患者的数量基本保持动态平衡,即2030年乙肝感染者和肝硬化患者的人数分别为9000万和700万。
考虑到肝病发病与患者经济条件密切相关,据世卫组织WHO数据,截至2016年,全球仅有10.5%的乙肝感染者知晓自己的感染情况,其中仅有16.7%的被诊断患者在接受治疗。因此我们预计液体活检肝癌早筛在我国乙肝病毒感染者和肝硬化患者中远期渗透率分别为10%、12%,患者每年检测一次。
贝瑞基因肝癌早筛产品“莱思宁”于今年8月16日上市,在肝癌早筛液体活检市场上先发优势明显。假设初始价格为2500元/次,之后价格随着检测量上升、市场竞争加大等因素逐年下降,我们预计2030年可降至800元/次。目前国内上市公司中仅有泛生子在研的肝癌早筛项目HCCscreen与之竞争,非上市公司中少数有布局肝癌早筛业务。目前赛道玩家较少,公司初期是独家产品,市占率100%,后期随着竞品上市,我们预期远期市占率能够稳定在40%左右。
根据下表预测,贝瑞基因肝癌早筛检测产品莱思宁在2030年销售额峰值规模约为31.5亿元。
5.2.2、燃石医学——从肺癌早筛扩展到泛癌早筛
燃石医学成立于2014年,专注于为肿瘤精准医疗提供具有临床价值的二代测序(NGS)服务,业务及研发方向覆盖三大领域:肿瘤患病人群检测、癌症早检以及肿瘤基因组大数据生态圈。
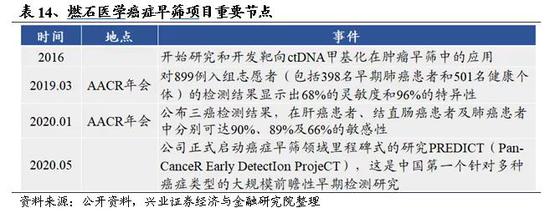
2016年,燃石医学开始研究和开发靶向cfDNA甲基化在肿瘤早筛中的应用。为了有效应对肿瘤早筛的技术挑战,公司自主研发了超低投入量的cfDNA甲基化建库技术(ELSATM),以及基于机器学习的无创甲基化检测系统(MERMAIDTM),用于肺癌早筛和早期肺部结节的良恶性判定。在2019年美国癌症研究协会(AACR)年会上,公司展示了结合ELSATM和MERMAIDTM的甲基化分析方法早期检测肺癌的数据,对899例入组志愿者的检测结果显示出68%的灵敏度和96%的特异性。在2020年1月召开的AACR液体活检峰会上,燃石医学公布了cfDNA甲基化早筛模型在三癌检测(肺癌、结直肠癌和肝癌)应用的部分早期数据,在健康受试者中特异性为95%的设定下,cfDNA甲基化早检模型在肝癌患者、结直肠癌患者及肺癌患者中分别可达90%、89%及66%的敏感性。公司计划将目前正在开发的肿瘤早筛试验升级为泛癌检测。2020年5月7日,公司正式启动其在癌症早筛领域里程碑式的研究“PREDICT”(Pan-CanceR Early DetectIon ProjeCT),这是一项基于cfDNA甲基化检测的前瞻性、多中心的泛癌早筛研究,计划招募14000人。复旦大学附属中山医院作为PREDICT研究的牵头单位,中国科学院樊嘉院士担任主要研究者。这是中国第一个也是迄今为止最大规模的前瞻性泛癌种早筛研究,与2016年底GRAIL开启的计划招募15,000人的泛癌种早筛研究—CCGA计划非常类似。
1)技术平台
公司在现有技术平台的基础上,通过分析ctDNA甲基化的变化来开发肿瘤早筛的专有技术。ELSATM是公司专有的基于ctDNA甲基化的肿瘤早筛库制备技术,它能够显著提高DNA片段转化率,确保具有致病性意义的甲基化位点被捕获并进行ctDNA测序。该技术可实现仅用5-10 ng液体活检样品制备可测序的文库。公司还使用基于机器学习的无创甲基化检测系统,即MERMAIDTM,运用多层级甲基化探针设计策略,实现在检测成本可控的情况下同时检测超过10万个临床诊断相关的甲基化CpG位点。用真实的临床样本对MERMAIDTM样本进行培训,通过机器学习算法建立分类模型,实现对检测样本的自动分型。ELSATM和MERMAIDTM的结合使肿瘤早筛结果高度敏感、准确和可靠,与全球领先水平不相上下。
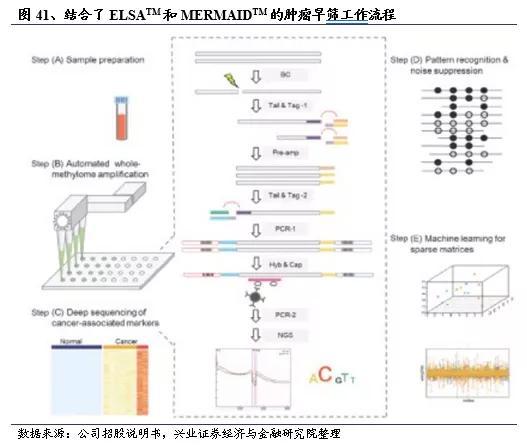
步骤(A)样品制备:收集并处理8-10毫升静脉血,以分离获得其中的cfDNA。
步骤(B)全甲基自动化扩增:自动化制备DNA文库,使用全甲基亚硫酸氢钠测序(WGBS)的方法进行ctDNA全甲基化测序,其详细步骤见上图中央。
步骤(C)癌症相关标记的深度测序:探针用于捕获与常见类型癌症相关的特定基因组区域,然后对捕获的区域进行深度测序,详细的子步骤如上图中心所示。
步骤(D)模式识别与噪声抑制:在检测到甲基化变化后,利用统计算法区分序列数据中的信号和噪声,然后将信号分类为特定的模式。
步骤(E)稀疏矩阵的机器学习:建立了一种区分肿瘤样本和正常样本的算法,该算法结合了大量随机和稀有的甲基化模式,以解决早期癌症患者ctDNA含量低带来的挑战。
2)项目进程
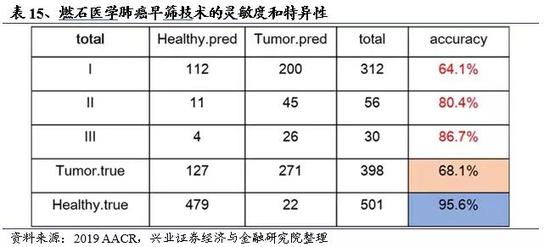
在美国癌症研究协会(AACR)2019年年会上,燃石医学展示了结合ELSATM和MERMAIDTM的甲基化分析方法早期检测肺癌的数据。本次研究燃石与UC Berkeley、北京协和医院和上海胸科医院合作,共398名早期肺癌患者(78%为I期患者)和501名健康个体参与临床有效性验证实验。结果显示,本研究针对I/II/III期的非小细胞肺癌患者和健康人群,达到了64.1%、80.4%和86.7%的敏感性,95.6%的特异性,显著优于目前报道过的基于血液的肺癌早筛平台。在具有足够血浆的28个早期肺癌患者中,进行了甲基化和体细胞突变的双重检测,ELSA-seq成功检出27个病患(27/28),其中16个有明确的体细胞突变检出,再次验证了甲基化超深测序的高灵敏性。
在2020年AACR主办的液体活检峰会上,燃石医学发布了其细胞游离cfDNA甲基化癌症早检技术ELSA-seq在泛癌种早期检测中性能的部分早期数据。此次研究和上海胸科医院、上海长海医院和中南大学湘雅二院合作,将ELSA-seq扩展到三癌种验证研究。目前本研究已纳入716名参与者的血液样本,其中肿瘤组包含肺癌患者178人,结直肠癌187人,肝癌125人,对照组包含226名无症状健康人(年龄性别匹配),其中早期患者(I-III期)占肿瘤队列的82%。结果表明,在健康受试者中特异性为95%的设定下,ELSA-seq在肝癌患者、结直肠癌患者及肺癌患者的独立验证集中分别可达90%、89%及66%的敏感性。
公司计划将目前正在开发的肿瘤早筛试验升级为泛癌检测。2020年5月7日,公司正式启动其在癌症早筛领域里程碑式的研究“PREDICT”。燃石医学将与多家顶级临床研究机构合作,采用自主研发的ELSA-seq技术,基于cfDNA甲基化检测开展前瞻性、多中心的泛癌早筛研究。这是国内迄今为止最大规模的前瞻性、泛癌种早检研究,预期纳入超过14000例受试者。复旦大学附属中山医院作为PREDICT研究的牵头单位,中国科学院樊嘉院士担任主要研究者。
3)盈利与估值
燃石医学2019年全年实现营业收入3.82亿元;2020年上半年实现营业收入1.74亿元,同比下降7.91%,主要是受疫情影响,检测类服务需求下降。2020H1毛利率70.69%,相比2019年小幅下降。2020H1研发、销售和管理费用占营业收入之比分别是63.79%,39.08%和44.25%,研发和管理费用率相比2019年都有所上升。公司2020H1归属普通股东净利润-1.88亿元,与2019H1的-1.34亿元相比增长40.6%,主要系收入下降且研发投入增加所致。在海外肿瘤早筛公司部分我们已经讨论过,肿瘤基因检测行业的大部分公司目前都处于亏损阶段,主要原因包括上游仪器商的垄断;营销费用占比较高,占营收之比超过40%;研发投入非常大,研发费率同样超40%,主要原因是行业处于初期发展阶段,需要进行大量的研发工作推出新产品。公司2020年6月登陆纳斯达克,截至2020年9月13日,市值20.4亿美元,PS(TTM)39.5。

5.2.3、泛生子——布局肝癌早筛产品HCCscreen
北京泛生子基因科技有限公司创立于2013年,是中国领先且快速成长的癌症精准医疗公司,致力于提供多应用场景的一站式分子诊断解决方案,包括癌症早期筛查、诊断与检测以及研发服务。在癌症早筛领域,公司处于肝癌早期筛查产品开发的最前沿。2019年3月,泛生子与国家癌症中心/中国医学科学院肿瘤医院等机构合作完成的、基于外周血细胞游离DNA(cfDNA)和蛋白标志物在乙肝病毒携带者前瞻性队列中进行肝癌早筛的研究成果,正式发表于《美国科学院院刊》(PNAS)。该研究运用泛生子自主研发的cfDNA基因突变和甲基化检测联合蛋白标志物的液体活检方法—HCCscreen。
1)技术平台
公司开发的用于肝癌早筛的HCCscreen液体活检方法中,涉及一项关键技术——Mutation Capsule。它可实现cfDNA位点突变、甲基化、插入缺失、易位、HBV病毒整合等肝癌常见突变的精准检测,目前该研究方法已完成进一步优化,还可同时检测拷贝数变异等多种其他基因变异。
2)项目进程
2019年3月,泛生子与国家癌症中心/中国医学科学院肿瘤医院等机构合作完成的、基于外周血细胞游离DNA(cfDNA)和蛋白标志物在乙肝病毒携带者前瞻性队列中进行肝癌早筛的研究成果,正式发表于PNAS。该研究运用泛生子自主研发的cfDNA基因突变联合蛋白标志物的液体活检方法—HCCscreen,在具有挑战性的无症状HBV携带者人群中表现优异。研究对331例甲胎蛋白和B超正常的乙肝病毒携带者进行筛查,检测到24例阳性样本,并在6~8个月的追踪随访中发现了4例肝癌(均为小于3cm的早期肝癌),由于发现早,通过手术切除获得了更好的预后;剩余307例检测阴性者的追踪中,没有发现任何一例肝癌,在此研究队列中实现了100%的灵敏度、94%的特异性和17%的阳性预测值。
HCCscreen分析显示出在高风险人群中鉴定HCC的强大能力。以前的研究预测,与将癌症患者与没有HBV感染或其他危险因素的健康个体进行比较,筛查出癌症患者的敏感性和特异性会更高。为验证这一假设,研究对70名没有HBV感染的健康个体(HBsAg阴性)进行了HCCscreen分析。利用健康个体数据构建的HCCscreen模型,可以从健康个体中可靠地鉴定出HCC病例,敏感性为98%,特异性达到100%。但该基于健康个体的模型用于 HBsAg阳性的非HCC患者群体时表现较差,假阳性率很高,特异性仅为58%,阳性预测值为2.8%。
公司开发的HCCscreen液体活检方法的核心技术是Mutation Capsule。它可实现ctDNA基因点突变、插入、HBV病毒整合等肝癌常见突变和ctDNA甲基化等靶标的精准检测,目前该研究方法已完成进一步优化,还可同时检测拷贝数变异等多种其他基因变异。优化后的技术在4500人乙肝病毒携带者人群肝癌早筛前瞻性队列研究中进行验证,结果显示,灵敏度接近93%,特异性可提高到98%以上,阳性预测值(PPV)为35%。
2020年8月,科技部 “恶性肿瘤筛查早诊的液体活检技术研发及评价研究”项目正式发布,该项目由国家癌症中心、中国医学科学院肿瘤医院合作牵头,泛生子依托原研专利技术Mutation Capsule提供技术支持。该项目将重点突破我国高发恶性肿瘤筛查及早诊早治液体活检关键技术,构建高灵敏度、高特异度、高效经济的恶性肿瘤液体活检早诊技术体系,开发具有完全自主知识产权的筛查/早期诊断试剂盒。未来将针对肺癌在全国20省份、12万社区高危人群肺癌筛查的多中心前瞻性队列中验证其有效性;针对消化系统癌症,依托城市、淮河流域10万人以上的癌症早诊早治项目队列验证其有效性,并转化为试剂盒注册报证。
3)产品优势
HCCscreen的优势有:(1)可能是全球一流的肝癌筛查试验。根据Frost & Sullivan的说法,目前市场上还没有现成的肝癌筛查方法。公司的HCCscreen技术可能成功地引领全球一流的肝癌筛查试验。(2)非侵入性。利用公司的ctDNA技术,公司的液体活检技术可以通过无创血液检测为无症状HBV携带者提供重要的诊断指标。(3)负担得起。公司的目标是使公司的HCCscreen早期肝癌筛查试验的价格具有竞争力,以便大众能够获得并负担得起。
4)盈利与估值
泛生子2019年全年实现营业收入3.23亿元;2020年上半年实现营业收入1.79亿元,同比增长28.8%;毛利率59.2%,相比2019年增加14.3pp,主要原因是规模扩大、运营优化和产品组合改善。2020H1公司研发、销售和管理费用率分别是31.8%,63.7%和27.9%,销售、管理费用与2019年相比降低15.0pp、8.3pp,研发费用率则提升3.4pp。公司2019年归母净利润6.76亿元,2020H1亏损29.48亿元,主要因为二季度优先股的公允价值损失达27.79亿元。公司2020年6月登陆纳斯达克,截至2020年9月13日,市值10.4亿美元,PS(TTM)20.3。
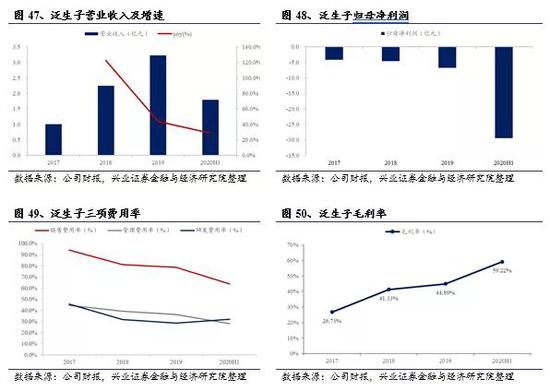
5.2.4、非上市公司——鹍远基因
鹍远基因是2014年7月由高远教授(约翰霍普金斯大学)、张鹍教授(加州大学圣地亚哥分校)联合其他创始人CEO张江立、COO刘强、CTO刘蕊博士共同创立的癌症精准医疗公司。公司主要致力于基于高通量测序的先进技术的开发和在肿瘤早期筛查和精准诊断方面的应用和推广。凭借雄厚的学术实力和国际领先的科研技术,公司成立不久便受到资本的青睐。先后于2015年2月和2016年8月获得天使轮和A轮共计7000美元的融资。2018年3月,鹍远基因完成6000万美元的A+轮融资,由松禾资本、景旭创投领投,先锋医疗投资、九州通医药集团、礼来亚洲基金等新老投资方继续跟投。
公司致力于开发基于ctDNA甲基化的液体活检癌症早筛技术。2017年,张鹍教授在Nature Genetics期刊发表了甲基化单倍型分析技术,在国际上首次证明用甲基化检测方法在ctDNA中可以捕获到微量的癌症信号,并可以进行癌症早期筛查和溯源。基于此项技术原型,鹍远基因在ctDNA甲基化检测领域深耕多年,研发出了多癌种早筛检测技术PanSeer®和结直肠癌早筛检测产品“ColonES® 常乐思®”。
2018年,鹍远基因自主研发的基于高通量测序技术的血液无创ctDNA甲基化检测方法的结直肠癌检测产品——“ColonES®常乐思®”正式上市,该产品可用于人群结直肠癌、结直肠进展期腺瘤(癌前病变)的检测。在对1200名包括癌前腺瘤和结直肠癌(CRC)患者的一项回顾性研究中,常乐思检测腺瘤的敏感性为91%,对CRC患者的敏感性为94%-97%,特异性为99%。目前该产品正在积极申请FDA批准,2020年5月已完成第二轮预审。在获得FDA批准上市后,常乐思将是唯一一种基于血液检测进展期腺瘤和早期肠癌的非侵入性液体活检技术(Exact Sciences的Cologuard是基于粪便检测)。
除了已上市的结直肠癌早筛产品外,鹍远基因的多癌早筛技术PanSeer也取得了初步数据结果。2020年7月发表在国际权威期刊Nature Communication 的研究结果显示,PanSeer检测能够比临床诊断最多提前4年发现5种癌症的微量ctDNA甲基化信号,在确诊前病人样本中的总体敏感性为94.9%,在确诊后病人样本中的总体敏感度为87.6%,特异性为96.1%。这5种癌症覆盖了中国人群癌症发病率和死亡率最高的5个癌种,分别为肺癌、肝癌、胃癌、食管癌和结直肠癌。
国内公司小结
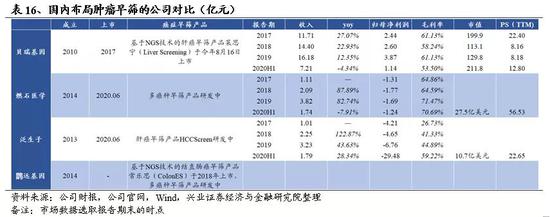
肿瘤早筛和伴随诊断是基因测序行业中最为活跃的方向,近年来海外融资、并购不断,国内企业也在紧跟海外步伐快速发展。本文中重点介绍了国内癌症早筛领域的领先企业(汇总对比见表16),其中贝瑞基因基于NGS技术开发的肝癌早筛产品莱思宁已于今年8月16日上市,未来先发优势明显;燃石医学开发的基于ctDNA甲基化的泛癌种早筛技术与GRAIL的产品和技术路线高度相似,GRAIL的泛癌种早期检测已经于2019 年5 月被美国FDA 批准为突破性设备;泛生子也在正在快速推进其肝细胞癌早筛产品HCCScreen的研发和NMPA注册申报;作为非上市公司,鹍远基因在基于ctDNA甲基化检测的癌症早筛领域成绩不俗,推出结直肠癌早筛产品常乐思,多癌种早筛技术PanSeer正在研发中。
6
█思考与小结
6.1、利用液体活检进行肿瘤早筛的难点/瓶颈在哪里?
癌症早筛的主要技术难题是保证检测的高灵敏度和高特异性。一般而言对癌症早筛检测手段的评估使用灵敏度(sensitivity)和特异性(specificity)这两个关键性指标。灵敏度是指整体检测人群中正确识别阳性患者的比例,而特异性表征的是正确识别阴性患者的能力。以特异性和灵敏度分别作为横轴、纵轴做出ROC曲线,曲线下面积(AUC)可以作为衡量检测精准度的指标。理想情况下AUC值应该为1.0,即灵敏度为100%,检测出所有阳性患者;特异性为100%,所有检测阳性的患者都是真阳性患者。当前测试方法普遍达不到这样的精准度,但总体来说,数值越大,检测越精准。
液体活检癌症早筛技术目前面临ctDNA含量低、测序噪音高、器官溯源难这三大瓶颈。
1)癌症早期ctDNA浓度很低,对于ctDNA的高效靶向捕获和富集尤为重要。癌症早期ctDNA在cfDNA中占比例很小, 2017年Nature上的研究表明,携带1cm3肿瘤的早期患者ctDNA丰度一般在0.006%左右。通常基于深度测序检测基因突变的方法能够达到的检测极限在0.01%-1%之间,ctDNA甲基化检测的灵敏度相对高一些。但总体而言,癌症早筛很难捕获到这些丰度极低的基因突变或者甲基化改变的信号,容易导致灵敏度低或假阴性。因此,通过ctDNA进行癌症早筛的瓶颈主要在于对目标ctDNA的高效靶向捕获及富集。
2)从技术层面来讲,“如何降噪”是捕获血液中微弱癌症信号的挑战之一。样本的实验处理和高通量测序带来的错误对数据产生的影响,都会导致检测结果出现误差。检测ctDNA基因突变靶向富集ctDNA时,使用杂交捕获技术可能造成碱基突变,扩增子技术会导致ctDNA模板丢失,这些噪音都会导致检测结果产生误差。利用WGBS技术进行ctDNA甲基化测序时,亚硫酸氢盐转化构建DNA文库时会导致大量模板丢失,PCR技术富集文库时存在序列扩增偏好性,这些噪音也会导致检测结果出现误差。如何过滤背景噪音提高信噪比,高效地捕获、富集和检测ctDNA基因突变和甲基化,是提高癌症早筛灵敏性需要解决的问题。除了检测过程中引入的技术噪音,生理来源的噪音也会干扰检测结果。例如,检测ctDNA基因突变时,人体内也存在体细胞“突变”,即使检测到目的基因的突变,也很难认定期真的来自癌细胞。这种体细胞突变引起的“克隆性造血”现象在70岁以上老年人中尤其常见,占比达到10%-20%。
3)器官溯源是泛癌早筛的技术瓶颈。国内外已有大批企业进入结直肠癌、肝癌等单癌早筛的赛道,相比之下泛癌早筛具有更大的挑战性和更高的技术壁垒,癌症早筛从单癌种到多癌种并非是简单的技术叠加。器官溯源是泛癌早筛的关键难点。从ctDNA检测到确定肿瘤来自哪个器官,目前这个部分在学术界也是很大的问题。现在主要有两种可能的方法:第一种是通过特定的甲基化图谱鉴别肿瘤的原发器官或组织,GRAIL就是采用甲基化图谱确定癌症患者组织起源的典型代表;其次,通过核小体的片断化图谱的方法也有可能帮助追溯癌症起源。另外,循环蛋白质也能够辅助进行肿瘤组织定位,Thrive Earlier Detection采用的就是检测8-9种癌症相关蛋白标志物来确定癌症患者组织起源的技术。
总之,对于癌症早期微量的ctDNA,从血液中提取、靶向富集到高通量测序,每一步都充满挑战,需要把误差降到最低水平才能有效保证早筛检测所需要的高灵敏度和高特异性。对于泛癌早筛而言,不仅要求检测的高灵敏度和特异性,还需要做到肿瘤溯源,鉴定肿瘤的原发部位。
6.2、理想的早筛标志物是什么?
和ctDNA碱基突变相比,ctDNA甲基化可能是更理想的早筛标志物。ctDNA主要携带三种肿瘤分子标志物:碱基突变、甲基化变异以及拷贝数异常。早期疾病的肿瘤负荷较低,脱落在外周血中的ctDNA较少,所以越早期的肿瘤,检出的难度就更高。与ctDNA碱基突变相比,ctDNA异常甲基化更能说明癌症的存在。另外仅通过ctDNA突变信息不能推断出肿瘤的生长部位,而身体中每个组织可以通过独特的甲基化标签确定,且甲基化稳定性与一致性好。因此ctDNA甲基化不仅可以增加肿瘤早期筛查的灵敏度,还可以做到肿瘤溯源,是比较理想的早筛标志物。
在提高肿瘤早筛的灵敏度和特异性方面,多类别指标优于单一分子标志物。开发肿瘤早筛方法学时,确定早筛分子标志物和检测方法是其中关键环节。肿瘤的复杂性使得依靠单一分子标志物进行早期筛查可能性很低,从大量的分子标志物筛选出panel,并建立可靠的深度测序技术,甚至结合机器学习、优化算法才能得到比较理想的检测结果。
虽然目前在技术层面上,选择基于ctDNA甲基化检测进行癌症早筛的企业更多,例如燃石医学、鹍远基因、GRAIL等,但也有Thrive Earlier Detection等企业选择ctDNA基因突变的技术路线,并辅以循环蛋白质检测解决肿瘤组织溯源问题。正如上文所述,仅靠单一分子标志物进行早筛很难保证灵敏度和特异性,未来用于癌症早筛的液体活检策略很可能会融合不同的分析物,综合不同的技术手段。
6.3、现有的液体活检癌症早筛技术进展如何?
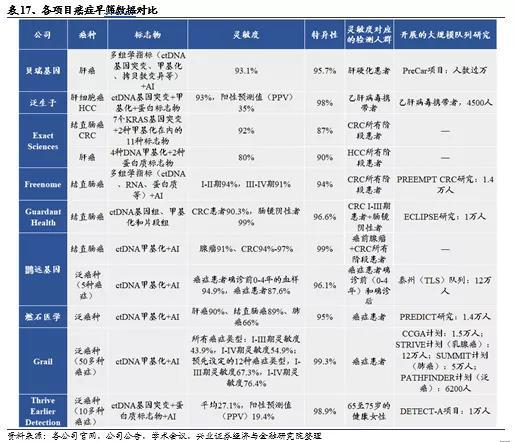
目前各公司开发的癌症早筛检测技术可以分成两大类,泛癌检测和对某种癌症的针对性检测。泛癌检测技术可以检测到多种癌症的存在。这类检测在发现癌症的同时,也需要准确判断癌症的组织起源。GRAIL公司开发的泛癌种早筛检测是典型代表,可以看出相比于特定癌种的早筛检测技术,该技术对50多种癌症总体检测灵敏度并不高(54.9%),但特异性较好,假阳性率很低(<0.7%)。分癌种来看:对于早期肿瘤(I-III期),肾癌、前列腺癌总体检出率(灵敏度)偏低,淋巴癌和胰腺癌高,超过75%;对于晚期(IV期)肿瘤,肺癌、结直肠癌、食道癌检出率(灵敏度)90%,其余如激素受体阴性乳腺癌、肾癌、淋巴癌、胰腺癌、前列腺癌等有100%的检出率。该方法还能以93%的准确度定位癌症的组织起源。燃石医学同样在开发基于cfDNA甲基化的泛癌种早筛技术,目前正在进行大规模前瞻性队列研究,该检测方法与GRAIL的泛癌种早筛技术路线高度相似,GRAIL先后已募资19亿美金开展四项大规模临床试验以验证其泛癌早筛检测的可靠性,可以预见未来燃石医学的泛癌种早筛项目还需要大量研发投入。
针对性检测是使用更具有针对性的检测手段来发现某个特定种类的癌症,目前针对肝癌和结直肠癌的研发项目最多。例如,在肝癌早筛领域,贝瑞基因的莱思宁能达到93.1%的灵敏度和95.7%的特异性;泛生子在研发的肝癌早筛检测HCCscreen特异性达到98%的情况下,灵敏度稳定在93%以上;
Exact Sciences正在研发的肝癌早筛项目特异性为90%的情况下,灵敏度仅有80%。在结肠癌早筛领域,Exact Sciences公司开发的结直肠癌检测试剂盒Cologuard于2014年首先获得FDA批准上市,该检测试剂盒对CRC所有阶段的总体敏感性为92%,特异性为87%;Guardant Health 正在研发的结直肠癌早筛产品LUNAR-2敏感性为90%,特异性为96.6%;鹍远基因的常乐思检测腺瘤的敏感性为91%,对CRC患者的敏感性为94%-97%,特异性为99%,目前正在积极申报FDA。
7
█风险提示
1、新冠疫情:疫情蔓延对相关公司经营产生不利影响;
2、行业政策变动风险:分子诊断行业相关监管政策仍在不断完善,如果行业准入和标准发生不利变化,相关公司生产经营会受到不利影响;
3、经营业务拓展不及预期:市场、政策环境变化可能导致相关公司的分子诊断业务拓展速度不及预期;
4、新项目研发风险:分子诊断研发项目具有技术要求高、发展变化快、审批注册周期较长等特点,如果新项目研发不及预期将对公司盈利产生不利影响;
5、同业竞争加剧:分子诊断处于快速发展及阶段,随着更多企业的加入,行业竞争程度将更加剧烈。
版权及免责声明:凡本网所属版权作品,转载时须获得授权并注明来源“融道中国”,违者本网将保留追究其相关法律责任的权力。凡转载文章,不代表本网观点和立场。
延伸阅读
版权所有:融道中国